
���̃y�[�W�͔D�w�P�A�̕��y�[�W�ł��B
�}�^�j�e�B��厡�É@�Ƃ���20�N�B
�����A�����Ȃ������}�^�j�e�B�P�A��N���������Ēz���グ�����e�����Љ�A�F�l�̎Q�l�ɂȂ�Ǝv���A�쐬���܂����B
�ł��邾�������̗���ŏ����܂������A�����̕肪���邩������܂���B
�������������B
��������߂܂��܂��쐬�r���ł��̂ŒNjL���Ă����܂��B
���@��̂������z�[���y�[�W�ɂ��V���������f�ڂ��Ă���܂��̂ł������������B
�D�P�ƃr�^�~���`�b�����b����b�s�D�j���b��̂����b
�����P�b�����b����b�s�D�j���b��̂����b
�D�w����͍����Ă���I�I�I�b�����b����b�s�D�j���b��̂����b
�D�w����ւ̎{�p�������Ⴞ�߂��Ƃ������R�ƍ����b�����b����b�s�D�j���b��̂����b
�ٓ��L���b�����b����b�s�D�j���b��̂����b
�D�P�̐����b�����b����b�s�D�j���b��̂����b
�D�P�ɂ��z�������̕ω��b�����b����b�s�D�j���b��̂����b
�D�P�ɂ�铜��ӂ̕ω��b�����b����b�s�D�j���b��̂����b
�p���Ƃ��K�̒ɂ݁b�����b����b�s�D�j���b��̂����b
���̂ނ��݁b�����b����b�s�D�j���b��̂����b
����w�Ɂb�����b����b�s�D�j���b��̂����b
��̂��т�b�����b����b�s�D�j���b��̂����b
�t�q�ɂȂ����]�t�q�������]�b�����b����b�s�D�j���b��̂����b
�g�R�����x���g�ɂ��āb�����b����b�s�D�j���b��̂����b
�D�P���̓��Ɂ]�ɂݎ~�߂����߂Ȃ��炳�]�b�����b����b�s�D�j���b��̂����b
�D�P���̔��r��]����݂��~�܂�Ȃ��]�b�����b����b�s�D�j���b��̂����b
�v���o�C�I�e�B�N�X�]�q���̃A�����M�[���Ȃ����]�b�����b����b�s�D�j���b��̂����b
�D�P�ɂ��q�{�̑傫���ƈʒu�b�����b����b�s�D�j���b��̂����b
�D�P�ɂ��z���t�ʂ̕ω��b�����b����b�s�D�j���b��̂����b
�o�Y�a�@�̂��Љ�b�����b����b�s�D�j���b��̂����b
�Y��̍��Ջ����b�����b����b�s�D�j���b��̂����b
�Y��̔����сb�����b����b�s�D�j���b��̂����b
���ނ�Ԃ�b�����b����b�s�D�j���b��̂����b
�Y�イ�b���_�s�U�b�}�^�j�e�B�u���[�b�����b����b�s�D�j���b��̂����b
�D�P���I��
�D�P�͐l�ނ��n�܂��Ĉȍ~�A�����N�������Ă����s�ׂł��B
�l�Ԃ����ł͂Ȃ��A�����ɂƂ��čł��d�v�ȃe�[�}�ł�����܂��B
���R�A���⍘�ɁA�ނ��݁A�w�ɂȂǂ̕s��D�i������܂����B
�Â������A������o�i�I���O�j�ɔD�P�o�Y�Ɋւ��L�q������܂��B
������o�͖�2000�N�O�̏��Ђɂł��B
�ǂ�Ȃ��Ƃ�������Ă���̂ł��傤���H
�f��E�ܑ��ʘ_�F���q�E�ɂ���
�f��E��ÓV�^�_�F�����Ȃǂ̏��q�̔���ɂ���
�f��E�A�z�ʘ_�A�f��E�����_�F�o�ɂ���
�f��E�A�z�ʘ_�A�f��E�~�_�F���R�ɂ���
�f��E����_�F�щ���s�D�ɂ���
�쐕�E�ܐF�A�쐕�E�����F�f�@�@�ɂ���
�f��E�Z�����I��_�F�D�w�̕���
�����̐����A���o��o�A�s�D��D�P�A���̃g���u���A�Ώ��@�Ȃǂ�������Ă��܂��B
���̎���ɑ債�����̂��ƊS��������܂���
�����ƌ�����g���u�������������̂��Ɛ������܂��B
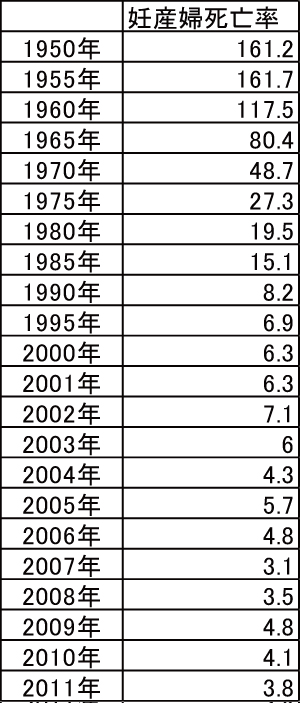
1950�N��100,000�l�̔D�w�������161�l���D�P���ɖ��𗎂Ƃ��Ă��܂����B
2011�N��100,000�l�̔D�w�������3.8�l���D�P���ɖ��𗎂Ƃ��Ă��܂����B
��̂���D�w����͑�ςȎv�������Ȃ���A���������ďo�Y�����Ă����̂ł��B
����̂悤�ɔD�P�Ƃ������J�j�Y�������q�◑�q�̏o��A�z����������Ȃǂ܂������킩��Ȃ�����ɂǂ̂悤�ɑΏ����Ă����̂ł��傤���H
����͂������A�A�z�_�ƌ܍s�_����{�ƂȂ����ł��傤�B
�����ɒ����N���������Ēz���グ���o�����ςݏd�Ȃ�܂����B
����͂���͑�ςȐ��̐l�����̎��̌��̉��ō��̓��m��w�����藧���Ă��܂��B
���̎��̌����������m��w�̋��݂ł��B
���Ɍ����������邱�Ƃ��A�c�{�������邱�Ƃ��A���s����Ō��������Ƃł��傤�B
���m��w�͎��R�Ƃ̋������d�v�����Ă������߁A�����̋C�y�A�����K���Ȃǂ̉e�����Ă��܂��B
���悻2000�N�O�̒����͂ǂ̂悤�ȋC�y�Ɛ����K���������ł��傤�H
�R���r�j��X�[�p�[�͂������ł��傤���H
����ɗ①�ɂ�d�q�����W�͂������ł��傤���H
�G�A�R���⏰�g�[�͂������ł��傤���H
�q�[�g�e�b�N�Ȃǂ̕��A�C���Ȃǂ͂������ł��傤���H
�}���V�����Ȃǂ̂悤�ɋC�����̍����Ƃ������ł��傤���H
�����Ђ˂��Ă������o��ȂǁA�d�C��K�X�͂������ł��傤���H
�܂��A�R���r�j��X�[�p�[�Ȃǂ̂͂Ȃ��A�قڎ��������ŁA���̓���炵�������ł��傤�B
�①�ɂ͂Ȃ��A�ۑ��͂ł��Ȃ������ł��傤�B
�ƂĂ��n�������������Ă����ł��傤�B
�Ƃ͓y�ԁA�̊ԂŒ�₦����A�ǂ������A���ԕ������������Ƃł��傤�B
�G�A�R���Ȃǂ̋͂Ȃ��A�͘F�����x�̒g�[�@��ł����B
�����͖���A���N�����č���Ă����ł��傤�B
���ł͍l�����Ȃ��悤�Ȑ����ł����B
�]���̂���������ʂ̍����l�łȂ��ƕn���������𑗂��Ă����ł��傤�B

��������̂������ł��B
�����̔D�w������n�������ŔD�P�����Ă����ł��傤�B
�h�{��Ԃ̈��������������߁A�ӂ��悩�ȔD�w����͏��Ȃ������̂ł͂Ɛ����ł��܂��B
�g�̂�₦�₷���A�Ɖu�͂��ቺ���Ă���悤�ȏ������ł��傤�B
�����w�I�ɍl����A�זE�̑�ӂɂ���ăG�l���M�[�ƔM������܂��B
�D�P���̍������ێ������邱�Ƃ�����A�G�l���M�[�̉�ł��錌�t�����o�����Ƃ�����A�ǂ��D�P�����߂����Ȃ�������������܂���B
�ꍇ�ɂ���Ă͕s�K�Ȃ��Ƃ��N���������Ƃł��傤�B
���ċ�̓I�ɁA�D�w����̏�Ԃ𓌗m��w�Ō��Ă����܂��B
�D�P�����ɋN�����u���v�̌����Ƃ��āA���m��w�ł��B����A�̈ݕs�a�Aႎ��Ȃǂ�����܂��B
����ł����A�ݒ����ア�A�X�g���X���݉��A���������Ƃ������Ƃł��B
�ǂ������̎��ł��N����A�܂��ߏ�ȃX�g���X�Ȃǂł��N����Ƃ������Ƃł��B
�����͉h�{��Ԃ������A�����I�ȃX�g���X���z�������܂��B
����ł́A�̂Ƃ͈Ⴄ���R�ʼnh�{��Ԃ������A�ߏ�ȃX�g���X������ł��傤�B
�łƂ������ׂ��H�ނ�H�ׁA�K�v�ȉh�{������H�ׂ��A�h�{������ԂƓł܂݂��ԁA���_�I�X�g���X�̉ߏ�Ȃǂł��B
����ł͑�ӂ��ǂ��͂�������܂���B
�ߋ��ƌ���A���v����Ƃ���A���Ȃ��Ƃ��낪��������܂����A�Â����m��w�����ɗ����Ȃ��Ƃ͌����܂���B
�D�P�́u�l�ނɎc���ꂽ�Ō�̎��R�v�ƌ�����悤�ɁA�܂��܂��𖾂���Ă��Ȃ����Ƃ���������܂��B
�D�P�Ɋւ�鎞�����A���m��w�̉p�m�𗘗p���Ă݂܂��傤�B
�������ɂ́u�Vᡁv�Ƃ������B�Ɋւ��G�l���M�[������܂��B
���̃G�l���M�[�͐�V�̐��C�ɂ���č���܂��B
������7�̔{���Ő������A�j����8�̔{���Ő������܂��B
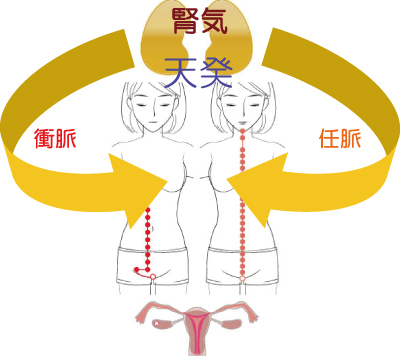
���̓Vᡂɂ���ď����͌��o���n�܂�A�j���͐����h��܂��B
���o�ɂ�4�̊��Ԃ�����܂��B
�s�o���A��o���A�o�Ԋ��A�o�O��������܂��B
�s�o���F�����E�C���E�q�{�̋C�����@���@�t�C��Vᡂ̍�p���キ�Ȃ��Ă���
��o���F�t�C������ɂȂ�A�C���������A���C���[���@���@�t�C���㏸���Đ������ӂ����юn�܂�
�o�Ԋ��F�A�z�Ƃ��ɐ������āA�t�C���[�����Đ���@���@�z�C���������ĉA�����r��
�o�O���F�t�C�̎哱�̉��A���ʂ����߂���i�́j�A�������{����i�B�j�A�q�{�Ɋւ��o��������i�S�j�A�����E�C���̋C�����[���@���@�q�{�̒��ɒ�����@���@��V�̐t���E��V�̐����ɏ[���{���A�C�������ɐ��ɂȂ�
�����āA�D�P�ɂ��āB
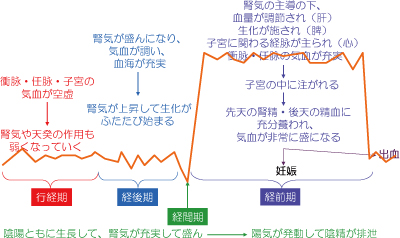
���m��w�ł́A�D�P����ɂ͏���������܂��B
�E�A�z���[�����Ă��邱��
�E�A�z�����a���Ă��邱��
�E�������݂��ɝ�����������
�E�t�C�A�VᡁA�����ƔC���A�C�����[���Ɏq�{��{���Ă���
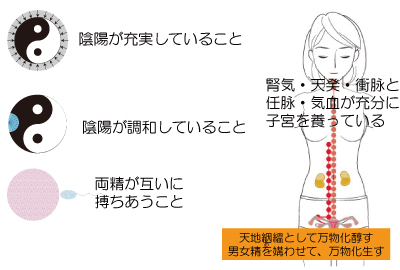
�C���[�W�����ɂ�����������܂��A�A�z�̏[���⒲�a�Ƃ́A�j�����ꂼ��̃o�����X�A�j���̃o�����X�Ȃǂ������܂��B
�������A�z�������o�����X�A���q�◑�q�Ƃ̃o�����X���܂܂�܂��B
�����Ƃ͐��q�Ɨ��q���w���A���݂��ɏo��A�܂���邱�Ƃ������܂��B
�����Ďq�{�̒��ɃG�l���M�[���������Ă��邱�Ƃ��D�P�̏����ł��B
�D�P����ƁA�q�{���ɋC����������A�َ���10���������Đ������܂��B
�q���̐����Ɋւ��Ă����m��w�ł͂���������Ă��܂��B

�D�P���Ԓ��A�D�揇�ʂَ͑��ł��B
�̓��̋C���i�G�l���M�[�j���َ��ɏW�܂�A���ʁA�M��тсA�َ��ɑ��錌�������A��̑��̉����Ƃ���͍s���n��Ȃ��Ȃ�܂��B
������u�����ٔM�v�ƌ����܂��B
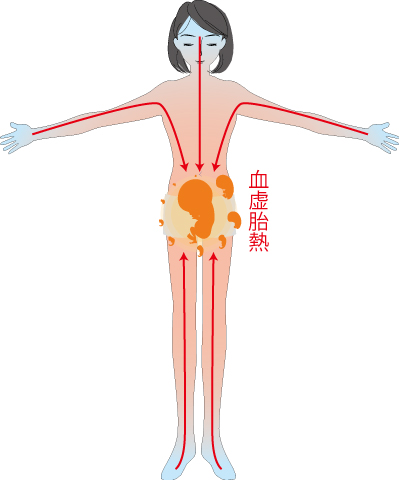
���̏�Ԃł́A�葫���[�͗₦�n�߁A�q�{����R��o�����َ��̔M�͏�֏�ւ�����A�݂�˂��グ�A�f���C���N�����܂��B
������C��t�Ƃ����A�����N�����܂��B
���ɁA�D�P�����͑̉��������ł��̂ŁA�C��t�������o�܂��B
���͓̏��ɂ̌����ɂ��Ȃ�܂��B
��̂̌����َ͑��ւ̌�������ɑ��₷���߁A����Ȃ��ƂȂ�܂��B
���̏͏o�Y����܂ő����܂��B
���i�I�ɂ́A�َ��̐����ƂƂ��ɁA���Ȃ����傫���Ȃ�A�w���͔���n�߂܂��B
�܂����Ղ��L����A�s����ɂȂ�A���ɂ⍜�Ղ̒ɂ݂������Ȃ�܂��B
�������ĔD�P���͗l�X�ȕs��D�i���N�����܂��B
���R���ۂł���D�P�B
�܂�𖾂���Ă��Ȃ����Ƃ������Ƃ������Ƃł��B
����ȔD�P���̃P�A�ɂ͓��m��w�������Ă��܂��B
�̓��̔M�̏����ɂ́u���M�v�Ƃ�����苎����@�i�b�@�j��p���܂��B
�����A�j���̗����ʼn\�ł����A�����̏ꍇ�A�̓��ɋz�������Č��͂������邽�ߔD�P���Ɏg���ɂ����Ƃ�����܂��B
�c�{�̏ꍇ�A���������M���o���̗�����J�����邱�Ƃœ��������Ƃ��ł��܂��̂ŁA�D�P���ł����X�N�Ȃ��ł��܂��B
���M�̗L���ȃc�{�́A���J�A�Ȓr�A�S��A�e�w�̐�[�ł��B
���𑝂₷�ɂ́u�⌌�v�����܂��B
���M�Ƃ͈قȂ�A��[�����邽�߁A�h�{�Ɠ����悤�Ɍ����ɂȂ���̂�H�ׂ܂��B
�⌌�ŗL���Ȋ����͒n���A���A�A���P�A�_���m�A������Ȃǂ�����܂��B
�c�{�ł��A�O�A���A�̙`�A���O���Ȃǂ��g�p���܂��B
���R�ȍs�ׂȔD�P�ɁA���R�ƂƂ��ɕ���ł������m��w�͂҂�����ł��B
���ЁA���p���Ă݂܂��傤�B
��̂���
�D�P�ƃr�^�~���`
�D�P���̃r�^�~���`�́A�댯���Ǝv���Ă���D�w�����ł���ˁH
���̘b�ɂ͔�߂������ʂ̘b�������ƂȂ��Ă��܂��B
��̑O�A�����Ƃ���O���ŌF��H�ׂ�K���������������ł��B
�����ƃ}�^�M�̂悤�ȌF�������A�H���镶���ȂƎv���܂��B
���̒��ł��̑��͍ō��̂��y���������ł��傤�B
�D�w��������ŐH�ׂ��̂ł͂Ȃ��ł��傤���B
���ʁA�̑��ɂ̓r�^�~���`���ߏ�ɂ��邽�߁A�َ���`�ƂȂ�܂����B
���̍�����A�D�P���̓r�^�~���`�̉ߏ�ێ�͒��ӂ��܂��傤�Ƃ�����悤�ɂȂ�܂����B
���̌�A���鍑�ŔD�P���������́A�r�^�~���`�̐ێ�َ͑��ɖ����N�����Ǝv���A�ێ悷�邱�Ƃ����߂܂����B
���ʁA�َ���`�ƂȂ�܂����B
�����̘b�́A�ɒ[�Șb�ō����āA���傤�ǒ��Ԃ�����܂���B
�r�^�~���`�͕s�v�ł͂Ȃ��A�K�v�ł���A���傤�Ǘǂ��ʂ����߂��Ă���Ƃ������Ƃ�m��Ȃ��Ă͂Ȃ�܂���B
���������r�^�~���`�͖{���Ɋ댯�Ȃ��̂Ȃ̂ł��傤���H
�P�������߂�̂ł͂Ȃ��A�������m��������Ε|����K�v�͂Ȃ��A�ނ���d�v����F���ł���Ǝv���܂��B
�܂��̓r�^�~���`���������ꂽ���j�ł��I
1915�NE. V. McCollum �́A������o�^�[�Ɋ܂܂��l�Y�~�̐������B�ɕK�{�̉h�{���q�Ƃ��Ĕ������܂����B
���b�ɗn������̂Ɛ��ɗn������̂����邱�Ƃ𖾂炩�ɂ��A���ꂼ�ꎉ�n���`�A���n���a���q�Ɩ��t���܂����B
1922�NJ. C. Drummond �́A���̎��n���`�̂Ȃ��̈���r�^�~���`�ƌĂт܂����B
1931�N P. C. Karrer�ɂ��A�Y�f20����Ȃ�W�e���y�m�C�h�i�A���f�q�h�E�J���{���_�U���́j�ɑ����A����\�����̖��[�ɃA���R�[����������Ƃ����炩�ɂ���܂����B
�i�ȒP�ɂ����ƁA�r�^�~���`�̉��w�\������������܂����I�j
1934�N�A�Ԗ��i���`�i�j����r�^�~���`�i�A���R�[���́j�Ƃ悭������������������A���̃A���R�[�����_�����ꂽ�A���f�q�h�̂�J���{���_�����̓��ɂ����Ċ����{�̂Ƃ��č�p���Ă��邱�Ƃ��������A����������p�����������������܂߁C�����̂��A���`�m�C�h�ƌĂ�Ă��܂��B
��ʂɁA�r�^�~���`�Ƃ����ꍇ�ɂ͂��̒��̃A���R�[���́i ���`�m�[���j���w���Ă��܂��B
�܂��A�悭�����������̂ɁA�J���e�m�C�h������܂��B
�Ή��F��Ɋ܂܂��J���e�m�C�h�̈ꕔ�ɂ́A�����̓��Ńr�^�~���`�ɕς����̂̂��邱�Ƃ��m���Ă���A�����R�_����p�������܂��B
�����̓r�^�~���`�Ƃ��Ă̌��͂������߃v���r�^�~���`�i���J���e���A���J���e���A���N���v�g�L�T���`���j�ƌĂ�Ă��܂��B
�ł͎��ɂǂ̂��炢�̗ʂ������̂��A�����܂܂�Ă���H�i�͉����ł��B
���������H�i����ێ悷��r�^�~���`�ɂ́A�������H�i����ێ悷�郌�`�m�[���ƁA�A�����H�i����ێ悷��v���r�^�~���`������܂��B
���{�l�̃r�^�~���`�̐����ʁ`����́A18�`49�̐��l�j��550�`6000��gRE/���A����650�`6000��gRE/���ƌ����Ă��܂��i���l��������܂��j
�r�^�~���`�͎��n���Ȃ̂ŁA�ߏ�ɐێ悷��Ƒ̓��ɒ~�ς����L�̉ߏ�ǂ��ł�̂Œ��ӂ��K�v�ł͂���܂��B
���2,700��gRE �ȉ� �ɂƂǂ߂�̂��ǂ��Ƃ���Ă��܂��B
�v���r�^�~���`�ł���J���e�m�C�h�́A�ߏ�ǂ��Ȃ����Ƃ��m���Ă���̂ŁA�r�^�~���`�̐ێ�Ƃ��ẮA�r�^�~���`����уJ���e�m�C�h���ꂼ�ꂩ�甼�ʂ��Ƃ邱�Ƃ��]�܂����Ƃ���Ă��܂��B
�����ŁA�r�^�~���`�𑽂��܂ސH�i���s�b�N�A�b�v���Ă݂܂����B
���{�H�i�W�������\2015�ɂ���
���F�̑��i���j�@�@�@�@���`�m�[����������14,000��g
�F�̑��i���j�@�@�@�@���`�m�[����������13,000��g
�z�^���C�J�i�{�C���j�@���`�m�[����������1,900��g
�E�i�M�̂��ΏĂ��@�@�@���`�m�[����������1,500��g
�t�H�A�O���@�@�@�@�@�@���`�m�[����������1,000��g
�X�W�R�@�@�@�@�@�@�@�@���`�m�[����������670��g
�j���g���̗��@�@�@�@�@���`�m�[����������450��g
���t���̂�@�@�@�@�@�@���`�m�[����������2,700��g
�����w�C���@�@�@�@�@�@���`�m�[����������1,700��g
�ɂ�@�@�@�@�@�@�@���`�m�[����������1,500��g
�������@�@�@�@�@�@�@���`�m�[����������880��g
�ق���@�@�@�@�@�@���`�m�[����������770��g
���ڂ���@�@�@�@�@�@�@���`�m�[����������660��g
��100��������
�{��̃��o�[�Ȃǂ̓������H�i�̃��`�m�[���́A��X�O���̋z����������܂��B
�J���e�m�C�h�̑�\�ł��� ��-�J���e���̏ꍇ�A�r�^�~���`�ւ̊��Z�@�́A������̋z�����r�^�~���`���U���̂P�Ƃ���Ă��邱�ƁA�܂����ʂ��r�^�~���`�ɕϊ����邱�Ƃ���A�ێ�ʂ��P�Q���̂P�ƌ����Ă��܂��B
�������r�^�~���`�͋z�������ǂ��A�A�����r�^�~���`�͋z�����������Ƃ������Ƃł��B
���ׂĂ̐H�i���̃r�^�~���`�ܗʂ́A���`�m�[���������ʂƂ��Ď��̎��ŋ��߂��܂��B

�r�^�~���`�́A���n���r�^�~���Ȃ̂Ŏ��ɗn���₷������������A�����ɂ�鑹���͔�r�I���Ȃ��Ƃ����܂��B
����A�v���r�^�~���`���ƗႦ�A�ق���̃J���e���́A��ł��ꍇ�ɂ�10�`20���A���u�߂���5���قǂ����������ƌ����Ă��܂��B
����_�f�Ɏア�̂ŁA�����`�ԁA�������Ԃɂ���đ������������Ȃ邱�Ƃ�����܂��B
�r�^�~���`�Ȃǂ̎��n���r�^�~���́A���Ƒg�ݍ��킹�ĐH�ׂ鎖�ŋz�����������߂鎖���ł��܂��B
�Ⴆ�A�\�e�[�ɂ�����A���ŐH�ׂ�ꍇ�̓h���b�V���O�ƈꏏ�ɐH�ׂ�Ƌz�������オ��܂��B
�܂��A�J���e�m�C�h�͎�ނɂ���čR�_����p���قȂ�A�Ή����銈���_�f���قȂ�̂ŁA���낢��ȃJ���e�m�C�h���܂�ׂ�Ȃ��ۂ邱�Ƃ���ł��B
���Ɍ��R�ǂƉߏ�ǂł��B
�D������Ă�����͓��ɂ��̕������C�ɂȂ�̂ł͂Ȃ��ł��傤���H
�܂��A���R�ǂł��B
�r�^�~���`�̌��R�ǂ̑�\��́A��ӏǂ��������܂��B
��ӏǂƂ́A�Â��Ȃ�Ǝ��͂��ቺ���C�܂��Â��ɖڂ������̂��������Ȃ�Ǐ�ł��B���ɂ������ڂł��B
����̓r�^�~���`��������ڂ̖Ԗ��ɂ��郍�h�v�V���Ƃ����������s�����邱�Ƃ������ł��B
�܂��A���R�ǂɂ��畆�����ǂ������Ƃ��Ă������܂��B
�畆�������A�u�]���ł��āA�S���̒�R���������A�����ǂɂ�����₷���Ȃ�܂��B
�D�w�����R�����ꍇ�͖��������َ̑���`�i�P��ǂȂǁj�̃��X�N�������܂��B
�ߑ�ȑO�̓��{�ł́A���H�������R�����A�r�^�~���`���R�����������Ƃ����Ă��܂��B
���ɉߏ�ǂƂ��ẮA�畆�̔����A�H�~�s�U�A���ɁA�f���C��̏�Q�Ȃǂ��������܂��B
�D�w���ߏ�ێ悷��Ƃ悭�Ȃ��I�Ƃ������Ă��܂��B
���̐^�ӂƂ��ẮH
�D�P12�T�܂łɃr�^�~���`���A��4,950��g �ێ悷��ƁA�����ǂ���W�����A�َ���`�����̊댯�x���r�^�~���`�ێ��1,650��g�����̔D�w�ɔ䂵�āA3.5�{�����Ȃ�ƕ���Ă��܂��B
�E�i�M�Ŋ��Z����ƁA�ʏ�̂��ΏĂ��T�C�Y200���ŁA3,000��g�ɑ�������̂Ōv�Z��͖����H�ׂĂ����͂Ȃ������ł��B
�j���g���̗��Ŋ��Z����ƁA�l�T�C�Y1�̗�50���ŁA200��g�܂܂�A����10�H�ׂĂ�2,000��g�Ȃ̂Ŗ��͂Ȃ������ł��B
���ǂ́A�������Ă����Ȃ����Ă��ǂ��Ȃ��A�o�����X�ǂ��ێ悷�邱�Ƃ���Ƃ������Ƃł��B
�����ŁA�Ō�ɐ����w�Ɛ�����p�ł��B
�ʓI�Ƀo�����X���d�v���Ƃ������Ƃ͂����������������Ǝv���܂��B
����Ɏ��I�ɂ��o�����X���l����K�v������܂��B
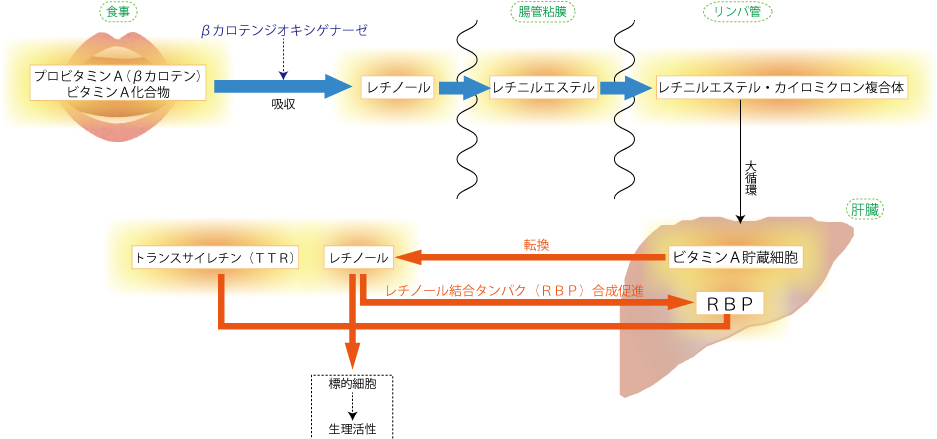
�܂��A�̓��ɐH�i����ێ悳�ꂽ�r�^�~���`�́A�������̏ꍇ���`�j���G�X�e���̌`�ő��݂��A�A�����̏ꍇ��-�J���e���Ȃǂ̃J���e�m�C�h�Ƃ��đ��݂��܂��B
�����ƂƂ��ɏ����Œ_�`�_�ɂ���ă~�Z�����`�����A�����O�т���z������܂��B
���`�j���G�X�e���͏������זE���Ń��`�m�[���Ǝ��b�_�ɕ�������A�זE�̒��Ɏ�荞�܂�܂��B
���`�m�[���͍Ăю��b�_�ƌ������āA���`�j���G�X�e���̌`�ƂȂ�J�C���~�N�����̒��֎�荞�܂�A�����p�ǂ�ʂ茌�t���ɓ���̑��։^��܂��B
�̑��ɂ́A�r�^�~���`�����זE������܂��B
�̓��̃r�^�~���`�̂����A��X�O���͊̑��Ɏ��b�_�G�X�e���Ƃ��Ē�������܂��B
�K�v�ɉ����ĉ�����������A�̑��ō�������郌�`�m�[�������^���p�N���iRBP�j�Ɠ��ٓI�Ɍ����������ƁA�_������Đ�����p�����܂��B
�����āA�畆��Ԗ��A�e��g�D�i�W�I�זE�j�։^��܂��B
�W�I�זE�֎�荞�܂ꂽ���`�m�[���́A�K�v�ɉ����ē����̂ɕϊ�����A������p�����܂��B
�Ⴆ�ΖԖ��։^�ꂽ�ꍇ���ٓI�ȃ��Z�v�^�[����čזE���֎�荞�܂�A�܂����`�i�[���i�I�[���g�����X�|���`�i�[���j�ɕϊ��A����ɍy�f�ɂ��11�|�V�X�[���`�i�[���ɕϊ�������ٓI��������ς����I�v�V���ƂƂ��Ƀ��h�v�V�����`�����܂��B
���̕����̂͌��̎h�����Ċe��̃��`�i�[�����ԑ̂����ŏI�I�ɂ̓��^���h�v�V���ƂȂ��Ď��_�o�Ɍ��̏���`���܂��B
���̌��̃T�C�N�����I������ƁA11�|�V�X�[���`�i�[���� �I�[���g�����X�|���`�i�[���ƂȂ��Ď��o�T�C�N���ɓ���Ăѓ����n�߂܂��B
�܂��A�J���e�m�C�h�́A�����łT�O�������`�m�[���ɓ]������܂����A�c��͂��̂܂܋z������A�����p�ǂ⌌�ǂ��o�Ċ̑��Ŏ�荞�܂�܂��B
�Ȃ̂ŁA�T�O���̓J���e���̂܂ܐ��̂œ����Ƃ����킯�ł��B
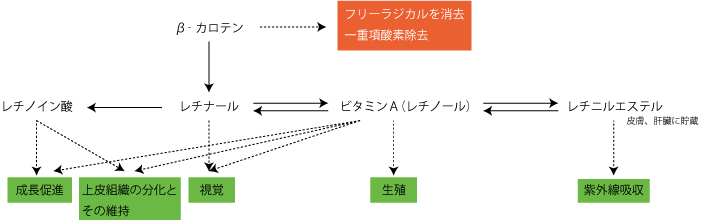
�J���e�m�C�h�ނ́A�v���r�^�~���`�̋@�\�����łȂ����̓��ɐ������āA�V����K���Ȃǂ̌����ƂȂ��Ă��銈���_�f�̏�����p�i�R�_����p�j������܂��B
�Ȃ̂ŁA�r�^�~���`�̋��������łȂ��A���a�̗\�h�ɂ��𗧂��Ƃ��m���Ă��܂��B
�ŋ߁A���`�m�C�h�����Ö�эĔ��\�h�ɗp����Տ������ő傫�Ȑ��ʂ�����Ă��܂��B
���ɋ}���O�����������a���҂ɑ��ă��`�m�C���_�͊��S�����Ɏ���قǒ����������A�̂���Ĕ������������ቺ�����������܂��B
���`�m�C�h�́A����r�^�~���Ƃ����T�O�z���A�z����������i�Ƃ��Ċ��҂���Ă��܂��B
���̂悤�ɁA�������A�A�����ǂ�������悤�ɂ��������悢���Ƃ��킩��܂��B
�S�����Ƃ������������Ǝv���A���o�[�Ȃǂ��H�ׂĂ���Ɖߏ�ǂɂȂ�܂��B
�~�ρA�ߏ肪�|���ĐA�����̂��̂�����Ƃ��Ă���ƁA�R�_���͊��҂ł��܂����A���̑��̃^���p�N�����s�����܂��B
�������o�����X����ł��B
��̂���
�����P
���E�E�E
���́A�D�w����̖�8�����o�����Ă���Ƃ����Ă���A�D�P�����̏Ǐ�ł��B
��������14�N�ԔD�w����̃P�A���s���Ă��܂������A�ƂĂ������Ă���D�w�������Ǐ�̈�ł��B
��̔D�P5�T����n�܂�A16�T�܂ő����Ƃ����Ă��܂����A�l�����傫���A�܂������Ȃ��l������A�o�Y�܂ł����Ƃ��ŋꂵ�ސl�����܂��B
��ʓI�ɂ��Ƃ����ƁA�f���C��q�f�̂��Ƃ��Ǝv���Ă��܂����Ǐ�͎��ɑ���ɓn��܂��B
�E����
�E�H�ו��̍D���������ω�����
�E�����ɕq���ɂȂ�
�E���t�������Ȃ�
�Eႂ��o��
�E���ӊ�
�E���C
�܂��ׂ������Ƃ��グ���������܂��B
�D�P���������Ċ��ł���̂����̊ԁA�C���������E�E�E�ƂĂ���ςȂ��Ƃł��B
��肪�Ȃ��N����̂��H
�܂������𖾂���Ă��܂���B
���������͂���A�z���������A�A�����M�[���A�X�g���X���E�E�E
�Ȃǂ�����܂����A�ǂ�����Ă͂܂�悤�ȁA���Ă͂܂�Ȃ��悤�Ȋ����ł��B
�D�w����̑̎��ɁA�z�������⎩���_�o�Ȃǂ����ݍ����đ����I�ɋN����K���s�S�nj�Q�ł��B
�����������Z�Z�nj�Q�Ƃ������O��t���鎞�_�ŁA�ǂ��킩��Ȃ��Ƃ������Ƃł��ˁB
�����Ȃ�Ɠ�����͂������܂���B
��肪�Ђǂ��A�a�@�ɋ삯���ޔD�w����������Ⴂ�܂����A�a�@�ł͓f���C�~�߂��o�����A��������o���̂�����t�ł��B
����������悢�̂ł����E�E�E�B
�f���C�~�߂́A5���͌����ڂ��Ȃ��A3���͈������A2�������ʂ�����ƕ��������Ƃ�����܂��B
�����A�����������Ȃ����͎����Ă݂邵������܂���B
�܂��A�r�^�~��B6�����ʓI���Ƃ����܂��B
����������Ă݂邵������܂���B
������́A���Č��p���A�����ĉ�䨗蓒�Ȃǂ��L���ł����A������������ǂ����A�����Ă݂܂��傤�B

���ԗÖ@�ł́A�V���E�K�������Ƃ��E�E�E���ە����Ă݂�ƁA�����l�����܂����A��������l�����܂��B
���āA���܂���ʓI�͂Ȃ����ł����A�l�ނ��a�����Ă��炫���Ƃǂ̎���ɂ��D�w���������Ƃł��傤�B
���̎��㎞��ɔD�w����͂ǂ��Ώ������Ă����̂ł��傤���H
���̕R�������̂͌ÓT������̂���ԁI�I�I
������o�A�����_�A�����v���A�w�l��S�Ǖ��A���o�ȂǑ����̏��Ђ����Ă����܂��B

����Ƃ��鋤�ʓ_������A���������ɐi��������Ƃ��̑S�e���݂��Ă��܂��B
�ł͍l���Ă����܂��傤�B
�D�P����Ǝq�{�ɐԂ�����݂��܂��B
���̐Ԃ����͂��̂������X�s�[�h�Ő�������̂ő�ӂ��ǂ��A�܂�M�C����ȏ�Ԃł��B
�������ɂ���Ԃ���甭�����M�́A��֏�ւƏ����Ă��܂��B
���傤�Ǐ�ɂ���݂�������˂��グ�܂��B
�݂ɂ͐H�ו�������A�������A�\��w���ւƑ��铭��������A���̓���������̂��u�C�v�ŁA�オ���Ă����M�͈C�������グ�܂��B
����ƁA�C�͋��₯���N�����A�Q�b�v���N�����A�f���C���N�����B
�����ɐH�ו�������Κq�f�ɂȂ�킯�ł��B
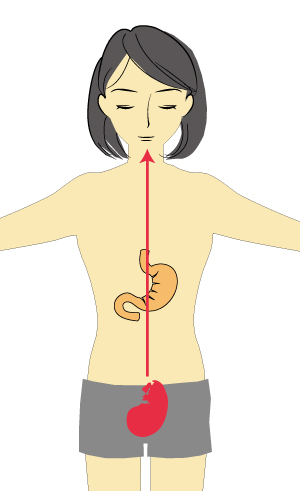
���ꂪ��{�I�Ȃ�肪�̓��ŋN�����Ă��錻�ۂł��B
���m��w�ł́A�C�̋t�����u�C��t�v�Ƃ����A�������炩�̌����ňC��t���N�����Ă���ƍl���܂��B
�D�P���邱�ƂŁA�݂Ȃ���Ԃ������̂ŁA�C��t�͋N����\��������܂��B
�������A���ɂ͒��x������A�܂����Ȃ��D�w���������̂͂Ȃ����낤�H
���̗��R�́A�݂͑܂ł���A�ǂł�����B
�܂���̂�����A����o���Ƃ�����{�̓��삪����B
�݂ɓ����Ă����H�ו������₩�ɏ\��w���ɗ���Ă��邩�H�Ƃ������Ƃ���Ȃ̂ł��B
�݂ɐH�ו��������Γf���C�ƂƂ��ɁA�H�ו����o�Ă����q�f�ɂȂ�A���₩�ɏ\��w���ɗ����A�f���C�����ɂȂ�ł��傤�B
�݂��h������悤�ȐH�ו���H�ׂ�A�݂̓����͑����A�H�ׂÂ��ɂȂ邩������܂���B
�ł͎��ۂɂǂ��Ώ�������悢�̂ł��傤���H
�E�C���݂��ďオ���Ă��Ȃ��悤�ɂ��܂��傤
�E���߂Ȃ��悤�ɂ��܂��傤
�E��̑傫�Ȃ��̂�H�ׂ�͍̂T���܂��傤
�E�V���E�K��j���j�N�A���h�q�Ȃǂ̎h�����͍T���܂��傤
�E�݂ɂ�2�̖傪����A���̖���J�����A�����ĕ����܂��傤
���ꂪ���̓f���C�A�q�f��h����{�I�l�����ł��B
����������̓I�ɂ��b���܂��ƁE�E�E
�ʘH�ɂ��̂��l�܂�Ȃ��悤�ɂ��邱�ƁA�����ĒʘH����������J�����邱�ƁA����ɋt����h�����Ƃ���ł��B
���̉�̓^���p�N���̉�Ȃ̂ŁA�݉t�͏�������̂����Ӂi�y�v�V���j�Ȃ̂ł����A�傫������Ƃ������ɔ��܂��B
�����������̂͏����s�ǂ��N�����̂ł�͂�T���߂ɂ���ق����ǂ��ł��傤�B
�H�ׂ�O�ɁA�݂̓�����i����j���J�����܂��B
�݂������������������A�����Ȃǂ����܂��傤�B
�����āA�݂̏o���ł���H����J�����܂��B
�݂͉E���Ɍ������A�\��w���ւƂȂ���܂��B
�E���̘]���̉��������������A�����Ȃǂ����܂��傤�B
�t���̌����͏o�������܂��Ă��邱�ƂƔM�ł��B
�H��̉���͂����̂ŁA���Ƃ͔M���ǂ��������邩���l���܂��B
�Ԃ�����邱�Ƃ���O��ł��́A�Ԃ����ȊO����M�������Ă��Ȃ��悤�ɂ��܂��傤�B
��蒆�ɂ����C�ɓ���ƁA�ꌩ�悳�����E�E�E���Ďv����������܂��A��������オ��ƋC���������Ȃ�ƕ����܂��B

��������̂͂��A�����A�����p���ň݂̈�������A�M�͉������Ɍ������̂ŔM���オ��₷���Ȃ�C���������Ȃ��ł��B
�ݒ��̒��q�������Ĉ݂����ꂪ����l�́A�V���E�K��j���j�N�Ȃǂ̍��h���͗ǂ����������Ă���܂����E�E�E�B
�������A���̎��͈݂̉�����Ԃ����̔M�ŔM����Ă����Ԃł��̂ŁA����ɔM�������C��t�����������łȂ��A���ڈ݂̓��������߂Ă��܂����Ƃ�����܂��B
���������̂��T�����ق����ǂ��̂ł����A�L���L���ɗ₦�����͈݂̂��������߂Ă��܂��A�ʉ߂��ɂ����Ȃ�̂ŁA�①�ɂ���퉷���x�̉��x�̂��̂ɂ��܂��傤�B

���̑��A���̎����̓��ɂ��l���܂��傤�B

�D�P�����A���t�������A���̃z�����������傳��Ă��܂����A���̉��̃z�������A���NJg����p������A����錌�t�ʂ������A�������̓��ɁA�Г��ɂ��N����܂��B
�D�P���̓��ɂ̓R�����炭��؋ْ������ɂƌ��NJg���ɂ��Г��ɂȂǂ�����܂��B
�R���͂ق����Ή��P���܂����A�Г��ɂ̏ꍇ�͌��NJg�������ǎ��k������Ή��P����܂��B
�����ɂ���Ĉ������܂��̂ŁA���߂Ȃ��ق��������ł��B
���̑��A���t�Â��ɂ��čl���܂��傤�B

���t�͂ǂ�����o�Ă���̂ł��傤���B
���t�͑���t�B�Ə����t�B�̂Q���番�傳��܂��B
�啔���͑���t�B����ŁA�����B�A�{���B�A�㉺�B��3�B
�����B�F�T���T�����t
�㉺�B�F�l�o�l�o���t
�{���B�F�l�o�T�����t
���t�̏�Ԃłǂ�����o�Ă��Ă��邩�����ł��܂��ˁB
���t����Ɋւ��_�o�͊�ʐ_�o�Ɛ���_�o�̕������_�o�Ƌ��ł���o������_�o�̎x�z���Ă��܂��B
�������_�o�D�ʂ͑��t�̐����ʂ𑝂₵�A�����_�o�D�ʂ͑��t�̃^���p�N���ʂ������܂��B
�����b�N�X����ƗD�ʂɂȂ镛�����_�o�̓T���T���������t���o�āA������Ԃ̌����_�o�̓l�o�l�o�������t�ɂȂ�܂��B
��{�I�ɂ́A�ېH�s���ƕ��傪�W���Ă��܂����A���t�Â��̏ꍇ�͂�����Ɨl�q���Ⴂ�܂��ˁB
���t�B���Ă܂��ɐ�̂悤�Ő��ݏo��悤�Ɉ��Ă��܂��B
�܂�o���̊J�����܂��Ȃ����߂ɑ��t�����Ă��Ă���̂ł��B
�{���́h�H�ׂ�h�ƂȂ���s�ׂŊJ���܂����A���̎��͐H�ׂĂ��Ȃ��Ă��A�o�Ă��Ă��܂��܂��B
�����o�����Ă���Ԃ��A���ɑ��t�����ӂ�A���ݍ��ނ��Ƃ��ł���Ηǂ��̂ł��A�C���������Ȃ�ꍇ������̂ŁA�f���o���܂��B
�y�b�g�{�g���ɓf���o���l�������Ƃ��B
��Q�Ă���Ƃ��́A�^�I�������ɕ~���A���ꗬ���ŐQ�Ȃ��ƁA�����̑��t���C�ǂɓ����Ăނ��Ă��܂��܂��B
�f���������A���P���ɂ������t�Â��ł����A���J�j�Y���𗝉����������Ƃ�����Ōy���Ȃ邩������܂���B
�܂��A�ǂ�ȑ��t�����ׂ܂��傤�B
�E�T���T���A�l�o�l�o�A�l�o�T�����ǂ���
�E���t���炢���ԑт͌ߑO�A�ߌ�A�邩�ǂ���
����2�_�����}����A���ɕt�������Ă������Ȃ����Ǝv���܂��B
�������_�o�̑��t�F�T���T���A�ߌォ���ɂ����ĂЂǂ��Ȃ�
�����_�o�̑��t�F�l�o�l�o�A���ɂЂǂ�
�ł͑Ώ����@�́E�E�E
�������_�o�̑��t�́A�������_�o�������Ȃ��Ă���̂ŁA�����_�o��D�ʂɂ��܂��傤�I�I�I
�����h���I�Ɏ����B�������A������B
�����_�o�̑��t�́A�����_�o�������Ȃ��Ă���̂ŁA�������_�o��D�ʂɂ��܂��傤�I�I�I
�D�����A�S�n�悭�㉺�B��������܂��B
�l�o�l�o�A�T���T���A������̏ꍇ�́E�E�E
�{���B����̑��t�������̂ŁA�d����ق����A�͂��Ȃ��A�_�炩����Β��肪�ł�悤�Ɏh���������܂��傤�B
�܂�ɋN����ႂÂ��ɂ��čl���܂��傤�B
������ႂÂ��̕������������̂́A�u�̂ǂɂւ���������v�ƌ����܂��B
���t�Â��ƈꏏ�ɖK���悤�ł��B
�̂ǂ̎���͐����������A���t����������o���ꍇ�A�����s�����N����Aႂ��S�x�������A�ւ���܂��B
�{����̐��̗�������P���Ȃ��Ă͂Ȃ�܂���B
�����p���܂߁A�Ή����܂��傤�B
��̃����p�͍ŏI�I�ɂ͐S���A��܂��B
�����ŏ��Ԃ������������ăP�A�����܂��B
�@�S���̓�����ł��鍽�����ӂ��J������
�A�����p�߂��J������
�B�{�������p�߁A�{�̕t��������{����J������
����3�_�����A�������Ƃ���ł��B
������ႂÂ��̂���D�w����͉����ƒɂ݂�������ł��傤�B
�������I�I�I
�����䖝���ď_�炩�����܂��傤�B
�������ł����A�j���̐��ƂƂ��Ă͂����ƐϋɓI�Ɏ{�p���s���܂��̂Ō��ʓI�ł���̂͌����܂ł�����܂���B
14�N�ԂŐ����l�ɔD�w����̃P�A�����Ă��܂����B
���������ɗ����Ƃ��ł��邩�Ǝv���܂��B
���ł�����̕��A�ǂ��������k���������B
��̂���
�D�w����͍����Ă���I�I�I
�D�P�́A�u�l�ԂɎc���ꂽ�Ō�̎��R�v�Ƃ����A���܂��𖾂���Ă��Ȃ�����ł��B
�������͂��̔D�P���������Ă���n�܂���̏Ǐ�A�����ĐԂ����̐����ƂƂ��ɋN���鍘�ɁA������A����ɂ͏o�Y�A�Y��ƔD�P���͓��̓I�A���_�I�C�x���g����������N����܂��B
�D�P�́A�z�������o�����X�̕ω��ɔ������̂̕ω��Ɛ��_��Ԃ̕ω��A�Ɖu�͂̒ቺ�A�����_�o�̕ω��ȂǍ��܂łƂ͈Ⴄ��ԂɂȂ�܂��B
����ɓK�����悤�ɂ����ɂł��Ȃ����Ƃł��܂��܂ȕs��D�i���N�����Ă��܂��B
�a�@�ł͕a�C�Ɣ��f���ꂽ�玡�Â͉\�ł����A�D�P�ɂ��e��Ǐ�͕a�C�ł͂Ȃ����߁A�u�Y�߂Ύ����v�Ƃ������ƂɂȂ�܂��B
����ɔD�P�O�ɂ͂��܂�C�ɂ��Ă��Ȃ������H����^���A�������Ȃǂ����ӂ��Ȃ��Ă͂Ȃ�Ȃ��̂ŁA�X�g���X�������ł����A�X�g���X�������邱�Ƃ��B
����Ȃ�A�G�X�e��}�b�T�[�W�A�j���ɍs�����ƍl���邩������܂��A�u�D�w����͂��f��v�A�u������ɂȂ�������v�v�Ƃ����Ԏ���������������܂���B
�D�P�ɂ��̒��s�ǂ��������邱�Ƃ��ł��Ȃ����Ƃł���Ȃ�̒��s�ǂ������N�����A�炢�}�^�j�e�B���Ԃ��߂������Ƃ́A�ƒ���ɂƂ��Ă��܂�ǂ��Ƃ͌����܂���B
�����ŒN�����D�w����̐S�g�̃P�A�����Ă����Ȃ��Ă͂����܂���B
���̂��߂ɂ͔D�P�𗝉����Ă��邱�Ƃ͓��R�ł����A���ۂɎ蓖�����Ă����Ȃ��Ă͂����܂���B
����܂�5���l�ȏ�̔D�w����̃P�A�ɓ�����A��������̔D�w����ɐG��A�܂����������������Ă����������ŁA�g�̂ɕ\��Ă��鑽���̕ω���ڂ̓�����ɂ��Ă��܂����B
���̕��̓�����A�ؔ��C���̕��̖��A�t�q�̂��Ȃ��ȂǏɂ���đ傫���ω����Ă���̂ł��B
�܂���l�ЂƂ�̔D�w����ɈႢ������A��r���邱�Ƃ�����ł��B
�ǂ��������Ȃ̂������ɂ߁A�Ώ�����ɂ͊ώ@�Ⴊ��ƂȂ�܂��B
�������Ǐ�ł��Y�݂̔D�w����A�ߏ����I���@�ɍs���Ă݂�̂��肩������܂���B
����������̂Ƃ���ł͍őP��s�����܂��B
�����킩��Ȃ����Ƃ�������[���ɂĂ����₭�������B
��̂���
�D�w����ւ̎{�p�������Ⴞ�߂��Ƃ������R�ƍ���
�F����́u�I�L�V�g�V���v�Ƃ����z�������������Ƃ�����܂����H
�������߂ĕ������̂�20�N�ȏ�O�Ŏq�{���k�A�˓����˂��N�����z�������ƏK���܂����B
�悤�͂��̎q�{���k�����Ȃ̂ł��ˁB
���Y�������N�����Ƃ���ꂽ���Ȃł��B
���̌�A�������i�݁A�I�L�V�g�V���́u�S�n�悢�v�Ɗ�����ƕ��傳��邱�Ƃ��킩��A�u����z�������v�A�u��e�z�������v�A�u�K���z�������v�Ƃ�����悤�ɂȂ�܂����B
�I�L�V�g�V���ɂ͒ɂ݂����A�L���������A�s������������������̂ł��B
���̃I�L�V�g�V���A�D�P�Ƃ͊W�Ȃ����傳���̂ŁA�C�����悭�Ȃ邽�тɁA�q�{�����k����Ȃ�Ă��Ƃ͋N����܂��A�j���ɂ����ăI�L�V�g�V���͏o�Ă��܂��B
�ǂ�����D�P���ƔD�P���ł͓���������ꏊ�ɈႢ�����邱�Ƃ��킩���Ă��܂��B
�����郌�Z�v�^�[�i��e��j���Ⴄ�̂ł��B
��������b�ɂȂ�܂����A�z�������̃��J�j�Y�����ȒP�ɂ��b���܂��B
�y�z�������̒�`�z
�E����̑���܂��͑g�D�̍זE�ŎY�������
�E���t���ɕ��傳��A���t�ɂ���ĕW�I�튯�ɉ^���
�E����̑���܂��͑g�D�̍זE�ɍ�p����
�E�ɂ߂Ĕ��ʂ����傳��A��p����
�������z�������ł��W�I�זE���قȂ�ƍ�p���قȂ�
��������n�̉��w�������z�������A�_�o�n�̉��w������_�o�`�B�����Ƃ���
�y�z�������̎�ށz
���S��ނ���Ƃ���Ă��܂��̂ŁA�ꕔ���W���[�Ȃ��̂��Љ�܂��B
�E�A�~�m�_�U���̃z�������F�b��B�z�������iT3�AT4�j�A�h�[�p�~���A�A�h���i�����A�Z���g�j���A�����g�j���Ȃ�
�E�y�v�`�h�z�������F���t�玿�h���z�������A�����z�������A�C���X�����A�O���J�S���A�I�L�V�g�V���A�R���A�z�������Ȃ�
�E�X�e���C�h�z�������F�R���`�]�[���A�A���h���Q���A�G�X�g���Q���A�v���Q�X�e�����Ȃ�
�y�z�������̍�p�z
�E�זE����̓��ٓI��e�̂ɍ�p������́F�y�v�`�h�z�������A�A�~�m�_�U���̃z������
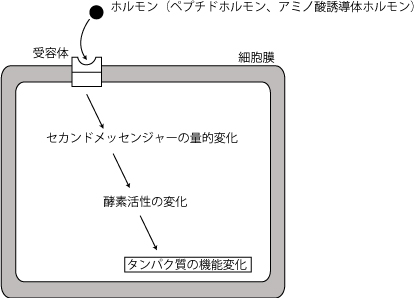
�@�z�������͍זE���̎�e�̂ƌ�������
�A�Z�J���h���b�Z���W���[�icAMP�ACa2+�j�̗ʂ�ω�������
�B�Z�J���h���b�Z���W���[�̗ʓI�ω��Ŏ�X�̍y�f�����������A�z��������p������
�E�זE�����̓��ٓI��e�̂ɍ�p������́F�X�e���C�h�z������
���b��B�z�������͒��ڍזE�j�ɓ���
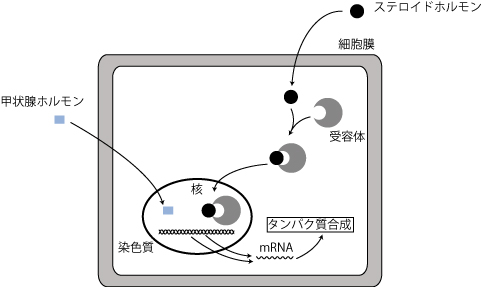
�@�X�e���C�h�z�������͒��ڍזE�����̎�e�̂ƌ�������
�A��e�̗̂��̍\�����ω����A���F���Ƃ̌��������I�o
�����F�F�F����F�f�Ő��܂���F�̂̎听��
�B�z���������Z�v�^�[�����͍̂זE�j�ɓ���A����̐��F���̃^���p�N���Ɍ������A����̈�`�q�̓]�ʁimRNA�����j��
���b��B�z�������̓��Z�v�^�[�ƌ��������A�זE�j�ɓ���
�C����̃^���p�N���̐��������ω����邱�ƂŃz��������p������
������Ɠ���b�ł����ˁB
�ȒP�Ɍ����Ă��܂��^���p�N���n�Ǝ��b�n�̃z�������������āA���b�n�i�X�e���C�h�z�������j�̖�͑�����������܂���ˁB
���̗��R�͍זE���̎�e����g�킸�A���ڍזE���ɓ��荞�ނ���ł��B
�^���p�N���n�̃z�������́A�זE���ɂ͓����Ă���Ȃ��̂ŁA�ԐړI�ɏ��݂̂��n���Ƃ����菇�܂Ȃ��Ă͂Ȃ�܂���B
���Ė{��ɖ߂�A�I�L�V�g�V���̓y�v�`�h�z�������A�^���p�N���n�̃z�������ł��B
�����̌�t�i�]�j���番�傳��A�_�o���ƌ��t���ɓ��������܂��B
�_�o���Ƃ������R�́A��זE���_�o�זE�ō����̂ŁA�_�o�ɓ����i�_�o�`�B�����j�A�����t���i�z�������j�ɂ����傳���Ƃ������Ƃł��B
��e�̂��]�A�����ē���A�q�{�ɂ��邽�߁A�]�̊���I�ȑ��ʂƎ˓����ˁA�q�{���k���N�����̂ł��B
�܂��I�L�V�g�V���͎q�{���k�ɂ͕K�{�ł͂Ȃ��Ƃ������Ƃ��������܂����B
���˓����˂ɂ͕K�{�ł��B
�I�L�V�g�V���̕��僁�J�j�Y��
�E�q�{�̐L���A����̎h���ŃI�L�V�g�V���͕���
�E�G�X�g���Q���ɂ���ĕ��呝���A�]���̃I�L�V�g�V����e��̑������N����
�E���炩�̎h���ŃI�L�V�g�V�������傳���ƁA�����̌�t�ւƃI�L�V�g�V������p����
����������ƃI�L�V�g�V�������傳��A����̏o�͗ǂ��Ȃ�A�����ĐS�n�悭�Ȃ�̂ł��ˁB
�܂��S�n�悢�Ǝv���Ƃ���ɃI�L�V�g�V�������債�A�ɂ݂̊ɘa�A�g���E�}�������A�s������菜�����Ƃ��ł���̂ł��B
���������I���}�b�T�[�W�́A�u�S�n�悢�v���Ƃ������ł����A�F�l�̂����ɂ��Ă邩�Ǝv���܂��B
�D�P���ł����S���Ď{�p�������������B
��̂���
�ٓ��L��

�݂Ȃ���A�u�ٓ��L���v�Ƃ������t�������Ƃ�����ł��傤���H
�q���͂��Ȃ��̒��ɂ���Ƃ��̋L���A��������ƑO�̋L���������Ă���Ƃ����̂ł��B
���钲�ׂł́A��3���̎q�����L�����Ă���Ƃ��B
���낢��ȕ��ނ����邻���ł��̂ł������Љ�܂��傤�B
�a���̏u�Ԃ̋L�����u�a���L���v�A����ȑO�̋L�����u�a���O�L���v�ƕ�����悤�ł��B
�u�a���O�L���v�ɂ͎���a���܂ł̋L���ł���u�ٓ��L���v�A�_�̏�Ȃǂɂ��ē��̂�Ȃ����钼�O�܂ł̋L���ł���u���Ԑ��L���v�Ƃ����܂��B
����ɈȑO���̂��������l�Ƃ��Đ����Ă������Ƃ��o���Ă���L�����u�O���L���v�Ƃ����܂��B
�q���̐[�w�S���ɉe�����y�ڂ��Ƃ����Ă��āA�v�͎q���̐��i�̍����������Ƃ������Ƃł��B
�����炱���A�D�P���̐����͉��₩�łȂ��Ă͂����܂���B
�S�g�Ƃ��Ɍ��₩�ɕۂ��Ƃ́A�q���̐����ɑ傫���e�����Ă��邱�Ƃł��傤�B
�ٓ��L���͂ƂĂ��_��I�Ȃ��̂ł��ˁB
��������3����ɕ��������Ƃ�����܂��B
���̎��́u����̏�Ń}�}�ƗV��ł����́B����������܂���łˁI�I�I�v�ƌ����Ă��܂����B
�ٓ��L������Ȃ����I�I�I
�{���ɂ���Ɗ����������̂ł��B
�����āu�p�p�́H�v�ƕ����Ƃ���̏�ŗV��ł����Ƃ͌����܂���ł����B
�p�p�Ƃ͂Ȃ����Ă��Ȃ��̂��ȁH�ƁE�E�E�B
��`�I�ɁA���e�̂c�m�`���p���A������̓��ň�݂܂��B
���ɂȂ��ďo�Y����܂ł̋L���ł���A��e�̒��ł̋L��������͓̂��R�[���ł���̂ł����A���Ԑ��L���A�O���L���ƂȂ�Ɨ��e�̋L���Ƃ����̂͂�����ƈ�a���������܂��B
�D�P����ƁA���ꂳ��͂������C��Ȃ�����|�����������܂��B
���e�����͂邩�ɑ������|���܂��B
���܂ꂽ��������Ɠ��l�Ɍ��|����ł��傤�B
�������������|�����A�ٓ��L��������Ă��邢���Ȃ����Ƃ������O�͂���܂��B
�����Ȃ��b�ł��݂܂���B
�ʂɑٓ��L����ے肵�Ă���킯�ł͂Ȃ��A�u�q���͐e��I��ł���Ă���v�Ƃ����Ă��邱�Ƃɂ��܂�[���ł��Ȃ������ł��B
������މƒ�Ƃ����łȂ��ƒ낪����A�߂����v�������Ă���q�������Ȃ��炸���݂��Ă��܂��B
�q���Ɛe���[���J�Ō���Ă�����A����Ȕߌ��͋N����Ȃ��Ǝv���̂ł��B
����u���O�������Ă���}�}���A�q���̑ٓ��L�������������ʁA�Ȃ��ƌ����Ă��܂����B
�^���͒N�ɂ�����܂��A�ٓ��L���������āA�q���̓}�}�ƂȂ����Ă��āA�����炱���A�[���[������𒍂����Ƃ��ł���Ɨǂ��ł��ˁB
�q���ɂƂ��āA�e�͗B�ꖳ��̑��݂łȂ��Ă͂����܂���B

�D�P���̂炢�Ǐ������Ă���D�w����A�o�Y���I���A�玙�ɖv�����Ă���}�}�B
����������ςȎ��Ԃ��ł������A���K�ɉ߂������߁A�j����}�b�T�[�W�����ɗ��p���A���t���b�V�����Ă��������B
��̂���
�D�P�̐���
�D�P�Ƃ́A�����ő傫���Ȃ�A�r���������q�����ǖc�啔�Ő��q�Əo��A���A�q�{�����ɂĒ����������Ƃ��Ӗ����܂��B
�ꌩ�A�ȒP�Ȃ悤�ł����A�^�C�~���O��z������������̏�ԂȂǂƂĂ����G�ŁA�����Ċ�ՓI�Ȃ��̂ł��B
�D�P������ŗz���ɂȂ�̂͐����\������瑗��邱��1�T�ԁB
�܂�͔D�P5�T�ɓ������Ƃ��ł��B
�O�тƌĂ��Ԃ����Ǝq�{�����ԑg�D���番�傳���hCG��A���瑪�肵�܂��B
���̌�����͐��x���オ��A���������������ʂ��o����̂�����܂��B
�D�P���킩��Ǝ��o�Ǐ���Ă��܂��B
�E���o�̒�~
�E���
�E��b�̉�
�E�p�A
�E���ӊ�
�E���₷��
�E���C
�E���̒���
�D�P��������������Ȃ̂ɁA�S�g�ɂ͑傫�ȕω����N�����Ă��܂��B
�z�������̉e���ɂ����̂��Ƃ͎v���܂����A�Ǐ�������Ȃ������ƌl���傫���̂������ł��B
���̂��琸�_�܂ő傫�ȉe���Ƃ́A�܂��ɖ������Ƃ��킴������܂���B
�\�Ȍ���A���K�ȃ}�^�j�e�B���C�t���߂��������ł��ˁB
��̂���
�D�P�ɂ��z�������ω�
�D�P����Ƒ����̃z����������ɉe�����y�ڂ��܂��B
���ɓ����I�Ȃ��̂����Љ�܂��B
���b�f�i�q�g�O�ѐ��S�i�h�g���s���j
�D�P��������10�T���炢�܂ł��s�[�N�ɂ��̌�A���ʕ��傳��܂��B
���̂��h�����ăv���Q�X�e�����Y���𑣐i���A�D�P���ێ��A�َ��̐����ɓ����A�e�X�g�X�e�����Y���𑣐i�A�b��B�h����p�A�����L�V�����呣�i�A�q�{���NJg���A�q�{�ؒo�ɍ�p������܂��B
���o�k�i�q�g�ٔՐ����N�g�[�Q���j
�D�P6�T����36�T�܂ő������A�ٔՂ��o��Ƌ}���ɒቺ���܂��B
�������g������̂̃G�l���M�[��ӂ̒��߁A�R�C���X������p�A�َ����ǐV����p������܂��B
�d�Q�i�G�X�g���Q���j
�D�P��������D�P�����Ɍ������Ē����ɑ������܂��B
�D�P���Ă��Ȃ����Ƃ͈Ⴄ���[�g�ō�������܂��B
�D�P���͑ٔՂ�������傳��܂��B
�q�{����A�q�{�����̌��Ǒ��B�A���[���瑣�i�A�i�g���E���␅�̍ċz�����i�A�畆�̐F�f�������N�����A��ǔS�t�̕�������܂��B
�o�S�i�v���Q�X�e�����j
�D�P����ʂ��đ������܂��B
�D�P8�T�ȍ~�A���̂���ٔՂł̎Y���Ɉڍs���܂��B
�q�{�؎��k�}���A�̉��㏸�A���[��������܂��B
���̑��̑ٔՂō����z����������
�E���t�玿�h���z������
�E�ٔՐ������z������
�E�����L�V��
�E�C���q�r��
�E�A�N�`�r��
�E�S�i�h�g���s�����o�z�������i�f���q�g�j
�E�b��B�h���z���������o�z�������i�s�q�g�j
�E���t�玿�h���z���������o�z�������i�b�q�g�j
�E�����z���������o�z�������i�f�g�q�g�j
�E�\�}�g�X�^�`��
�e����̃z����������
�E�b��B�z������
�E�����z������
�E�R���`�]�[��
��������̂������Ďq������Ă悤�Ƃ��Ă���̂ł��ˁB
�q������ނƂ������Ƃ͐_��I�ł���A�����ĉߍ��Ȃ��ƂȂ�ł��ˁB
��̂���
�D�P�ɂ�铜��ӂ̕ω�
�D�P�ɂ��A�ٔՂ��番�傳��镛�t�玿�h���z�������A�����z�������A�b��B�z�������A�R���`�]�[���Ȃǂ��D�P�O��蕪�傳��܂��B
�����̃z�������͌����l���グ��z�������ŗL���ł��ˁB
�܂�D�P���͌����l�������Ȃ�₷���Ƃ������Ƃł��B
�D�P���A�a�ɂȂ�\���������Ȃ�܂��B
�D�P�O�ƕς�炸�A���َq��W���[�X�A�p�X�^��[�����Ȃǂ͓����𑽂��܂ސH�i��H�߂���̂̓��X�N�������Ȃ邩������܂���B
������������������ƁA�������̂����������āA�C���X������������Ȃ��Ȃ��Ă��܂��܂��B
�C���X���������傳��Ȃ��ƁA���ǂ̒�����������ԂƂȂ��Ă��܂��B
���ꂪ���A�a�Ȃ̂ł��B
���āA�������͌����l�������Ȃ�ƁA����������C���X���������傳��܂��B
�C���X�����͌����l��������z�������ŁA���͋ؓ��⎉�b�g�D�Ɏ�荞�݁A���b�ɕϊ�����z�������ł��B
�������͌����l���������t1dl����100�r���x����܂��B
�������̌��t�ʂ�4���b�g���i40dl�j���Ƃ����4000mg�A4g�̃u�h�E���������ƂɂȂ�܂��B
�ʏ�A���������l��100�r�i4g�j�Ɉێ�����邽�߂ɁA�C���X�������܂���ɕ��傳��Ă��܂��B
�u�h�E���������Ă��Ȃ��Ă��������̓C���X�������o���Ă��܂��B
���͂�1�V��H�ׂ�ƁA�u�h�E��56g���x�ێ悷�邱�ƂɂȂ�܂��B
����4g�̃u�h�E�����A56g���̑�ʂ̃u�h�E���������Ă�����A�������̎d���ʂ͋}���ɑ����邱�Ƃ͗e�Ղɑz�����܂��B
��������ԂłȂ���A�C���X�����͉ߏ蕪�傳�ꂸ�A�������͔��邱�Ƃ�����܂���B
�D�P���͂����ł����A������茌����������Ԃł��̂ŁA�����������������Ă���ł��傤�B
���ʁA�D�P���A�a�������N�����\���������Ȃ�͖̂����ł��B
�������̎��I�ɂ��������ア�Ȃǂ̏ꍇ�́A���̃��X�N������ɍ����Ȃ�ł��傤�B
��̂���
�p���Ƃ��K�̒ɂ�
��5�T����ٔՂ�����A16�T�܂łɊ�������Ƃ����Ă��܂��B
�ٔՂ͂��낢��ȃz�����������o���܂����A���ł������L�V���Ƃ����z�����������o���܂��B
�����L�V���́u�p�������v���ɂ߁A���Ղ��L���铭��������܂��B
�Ԃ���傫���Ȃ�̂ŁA���Ƃ��Ă����Ղ�傫�����Ȃ����Ⴂ���܂���ˁB
���̃z�����������傳��邱�Ƃ͔D�P�����߂����ɂ͕K�v�s���B
�������A���̂��߂ɋN����ɂ݂�����̂ł��B
�p�����L����̂ŁA�p���̒ɂ݂Ƃ��K�̒ɂ݂�����̂ł��B
�p���͎��ɂ킩��₷���A�J���Ă���̂Œɂ݂�����̂͂Ȃ�ƂȂ������ł��܂���ˁH
���Ղ͒����A�p���A������3���d�Ȃ������̏W�܂�ł����A�d���x�тŌŒ肳��Ă��܂��B
�D�P����ƁA���̐x�т��ɂ߂Ă��܂��܂��B
�D�P���Ă��Ȃ��Ə����E�E�E�����������Ƃ�����܂��B
�G�X�g���Q���Ȃǂ̏����z�������̉e�����ƍl�����Ă���̂ŁA�����͐��������œ������Ƃł��傤�B
�j���Ɏ����Ă͏����z�������ʂ����Ȃ��̂ŁA���܂蓮�����Ƃ͂Ȃ��ł��傤�B
�����A�D�P����ƍ��Ղ��s����ɂȂ�܂����A���Ղ͓������畉�S�������̂ł��B
�㔼�g�̏d�݂��x���A�����g�ƒn�ʂ̕��ׂ��x���܂��B
����ȕ��ׂ̑������Ղ��ɂ�ł����ł��B
���̕s����ȍ��Ղ��x����̂́A����w�A���K�̋ؓ��A�������̋ؓ��̑������Ŏx���܂��B
���ɑ����̋ؓ������ŕ⋭�����̂ł��B
�ł͔D�P���̒p���A���K�̒ɂ݂͋�̓I�ɂǂ̂悤�ɋN����̂ł��傤���H
�������̋ؓ��͍��E�Ώ̂̂���܂����A���̑傫���⋭���͍��E�����K������܂��B
�����������邮�炢�ł�����ؓ������E�ϓ��Ȃ�Ă��肦�܂���B
����ƉE���̑������̑O���̋ؓ���������苭���āA���Ղ���������ƁE�E�E�B
���Ղ͉E�߉��ɌX���܂��B
���E�̃Y���������Ă��܂��܂��ˁB
����ƃY�����ɂ݂��N�����̂ł��B
����͒p���̒p�������A���K�̐咰�߂ŋN����̂ł��B
�ɂ݂�����ꍇ�A�j����}�b�T�[�W�ɍs�����ł��傤�B
�������A������Ɋɂ߂�����Ƃ������Ēɂ݂��N����ꍇ������܂��B
���@�ɂ��}�b�T�[�W�����Ȃ����Ƃ��������吨��������Ⴂ�܂��B
����́A�撣���Ă���ؓ����ɂ߂Ă��܂��A���E�����m�F���Ȃ��ł����ɂ߂Ă��܂����Ƃ������ł��B
�܂��A�ǂ��̋ؓ����ǂ̂悤�ɋْ����Ă���̂��H
������m�F���āA���Ă���ؓ��������ق����K�v������܂��B
�����āA�Y���������{�p�����Ȃ��Ă͂����܂���B
�����Y���������Ă������ɂ܂��Y���܂��̂ŁA�Œ肪�K�v�ł��B
�p���ɁA���K�̒ɂ݂̂�����͍��Ճx���g�p�ӂ��Ă������������ł��B
�������A�Y���Ă��ăx���g�ŌŒ肵�Ă��ɂ݂������Ȃ��̂ŁA��������Ă���x���g�����Ă������������Ǝv���܂��B
�p���̒ɂ݁A���K�̒ɂ݂ł�����̕��͂����k���������B
�Z���t�`�F�b�N�̕��@������܂��̂ŁI�I�I
��̂���
�D�P���̂ނ���
�D�P���A�����̔D�w���ނ��݂ŋꂵ��ł��܂��ˁB
���Ƃ��Ə����̑����͂ނ��݂ŔY��ł�������������Ǝv���܂��B

���������Ȃ��ނ��ނ̂ł��傤���H
�ނ��݂̑����́A�Ö��ƃ����p�̗��ꂪ�邱�Ƃ���N����܂��B
�����͒ʏ�̂ނ��݂���͏��O����܂��B
�Ȃ����Ƃ����ƁA�����͌����������̂ł����邱�Ƃ͂���܂���B
�����A�オ120�oHg�A����80mmHg�������ł��B
������������o��������ȒP�ɂ͗}���邱�Ƃ�����B
�܂�w�ł͗}����̂���ς��Ƃ������Ƃł��ˁB
�̌��͐Ö����g���̂ŁA�����������A�w�ʼn������邮�炢�Ŏ~���ł����Ⴂ�܂��B
�Ö��͏オ30�oHg�A����5�oHg�Ƃ���������܂���B
������~���ł���̂ł��傤���A����邱�Ƃ��ȒP�ł��ˁB
�w�ʼn�����������x�ł��̂ŁA�߂��Ȃ�����x�ŊȒP�Ɍ����~�܂�Ƃ������Ƃł��B
�\���I�Ɍ��Ă����܂��傤�B
�������Ö��������A�����A�O����3�w�\���ł����A�Ö��͒����A�܂�ؑw�����Ȃ蔖���̂ł��B
�����͋ؓ��������A�e�͐�������܂��B
������S���̋����͂[�܂œ`���邱�Ƃ��ł���̂ł��ˁB
�Ö��͋t�ɁA���������ł͑ς��邱�Ƃ��ł��܂���B
�Ȃ�Ƃ����Ă��S���́A1��̔��o��70ml�����o����̂ł��B
�����A60��̐S�������Ƃ����70ml�~60��4.2���b�g��������o���̂ł��B
�S�g�ɂ��錌�t���̏d��1/13�A�܂�4���b�g������̌��t�������Ă���̂ŁA�����1���ԂőS�����銴���ł��B
�������ʂł��B
�Ö��͐S���̎x�z���Ă��܂���̂ŁA�S�g�̋ؓ����g���ĐS�����t��߂��܂��B
�Ö��ɂ́A�t����h�~����ق��t���Ă��āA��x�����߂������t���߂�Ȃ��悤�ɂ��܂��B
�������Ⴂ����ł͂̍\���ł��B
�������A�������Ⴂ�Ö��ł��̂ŊȒP�ɑ�̂ł��B
�ŏI�I�Ȍ��t�̃S�[���͐S���̉E�S�[�ł��B
�Ö������łȂ������p���܂��S���֖߂�܂��B
�Ȃ̂ŁA�ނ��݂��C�ɂȂ���͂܂��A�C�ɂȂ�Ƃ���̌��t�������o���Ă��A�Ō�̃S�[�����������Ă��邩���厖�ł��B
�ꏊ�I�ɂ͍����̉�������ł��B
�D�P����Ƃ������A�����傫���Ȃ�܂��B
���ꂾ���ŐÖ����������邩������܂���B
�������łȂ��A�r�̐Ö����������܂��̂ŁA�܂��͒ʂ蓹���J�����邱�Ƃɐ�O���܂��傤�B
������A�肪�����l�͊���ނ��ނ�������܂���B
�J�����ŏd�v�ł���B
�S���̎��́A�����ł��B
�����ɂ͉���Ö��������āA������܂��Ԃ�����łȂ��A�g�̂����̎��ɐ܂��Ă��邾���Ō��t����܂��B
�����ْ̋������܂��傤�B
����ɑ��̕t�����A�l�o������₷���̂ŁA�Ȃ����ςȂ��̓_���ł��B
30���Ɉ��͗����ĉ�����Ă����܂��B
�����āA�G�ł��B
������܂��Ă���Ƒ�܂��B
��͂藧���ē����J�����܂��傤�B
�ނ��݂̑Ώ����@�́E�E�E
�@�����̉��̉��
�A�����̉��
�B�l�a���̉��
�C�G�̉��
����̏��ԂłȂ���Ζ߂��͂��̐Ö�����p�͑�܂��B
�����X�g�b�L���O���ǂ��ł����A���Ԃ����Ȃ���ΒE�����u�Ԗ߂��Ă��܂��B
�������A�I���}�b�T�[�W�t�͂��̂��Ƃ��n�m���Ă��܂��̂ŁA�����Ƃǂ̎{�p�҂����̏��Ԃ�����Ă���Ǝv���܂��B
�����ŁA�Ռ��̔D�w����ɂ͂�����Ƃ���Ȃ邨�b���B
�Ռ��͐Ԃ������Ă��܂��B
�Ȃɂ��Y���͈�ԉ��̏o���ł��̂ŁA�ǂ����Ă����̕t�����A�l�a���ɕ��S��������܂��B
���܂܂ł��܂�ނ��݂��Ȃ��������ł��A�ǂ����Ă��Ō�͂ނ���ł�����̂ł��B
�Ȃ̂ŁA�Ռ��ɂނ���ł���̂́A�u���`�Ԃ������Ă����v�Ƃ������}�ł�����܂��̂ŁA���낻�돀�������Ă��������ˁI�I�I
�ނ��݂��C�ɂȂ���͂��ЁA�j���}�b�T�[�W�ɖK��Ă͂������ł��傤���H
�Ȃɂ����������ł������k�������B
��̂���
����w�ɂƐj��
���悢��Ռ��ɓ���ƁA���悢��Ԃ����Ƃ̏o������������܂ŗ��Ă��܂��B

�o�Y����ɂ͂������������܂��B
�@�؏o�́i�Y�́j
�A�َ�
�B����
���̂R������������A�����邱�Ƃ��ł���̂ł��B
�؏o�͂́A�Y�ނ��߂̗̑͂ł��B
�w�ɂ��N�����̂��A�͂ނ̂��̗͂��v��܂�����D�P���Ԓ��ɏ[�d���Ă����Ȃ��Ă͂����܂���B
�́A����o�Y�ɗ�����������Ƃ�����܂��B
���̎��A���܂�ɂ��w�ɂ̎��Ԃ��������āA�w�ɂ��~�܂��Ă��܂����E�E�E�B
���̌�A��ȊO�̂��̂���g���܂������w�ɂ��n�܂邱�Ƃ�����܂���ł����B
�D�w����͔�J���ނł������肵�ċ~�}�Ԃʼn^��Ă����܂����B
�Ȃ̂ŏo�Y�Ɍ����đ̗͂����Ă����Ȃ��Ă͂Ȃ�܂���B
�َ��́A�Ԃ����̈ʒu�ł��B
�Ԃ����͉��Ȃ���ǂ��ʒu��T���Ă��܂��B
���́u�ǂ��ʒu�v�ɗ��Ȃ��Ƃ�͂萶�܂�Ă��܂���B
�w�ɂ������Ă��Ԃ����̈ʒu��������ΐw�ɂ����������Ő��܂�Ă��܂���B
���̒m�荇���̘b�ł����A40�T�Ŕj���A�w�ɂ����Ă���ɂ��ւ�炸�A�o�Y���i�݂܂���B
�������Ԃ������ăG�R�[�Ń`�F�b�N���ĐԂ����̈ʒu���ǍD�łȂ���Β鉤�؊J�Ƃ����D�w�����܂����B
��x�����ɖ߂�A�j�������܂����B
���x�͕��ؑ�ōŌ�̃G�R�[��������E�E�E
�Ԃ����ʒu�ɂ��āA���₩�ɏo�Y���i�݂܂����B
���̕��͎��̃X�N�[������u���Ă��āA���g�̉��l���I�������Č����A���R������܂����B
�X�N�[���Ŕ���w�ɂ̘b�����Ă����Ă悩�����Ǝv�����u�Ԃł����B

���Ղ́A�Y���ł��B
�Y���ɂ́A��Y���ƍ��Y��������܂��B
��Y���͎q�{�̏o���A�q�{���ł��B
�Ռ��ɓ���A���f������A�q�{���̊J������`�F�b�N���Ă���܂��B
�q�{�����J�����߂Ƀz���������o�Ă��܂��B
���t�i�t���̏�ɂ���j����c�g�c�`�r�i�f�q�h���G�s�A���h���X�e�����T���t�F�[�g�j�����傳�ꏭ�����J���Ă��܂��B
����ɁA�q�{�͋ؓ��łł��Ă���̂ŁA�_�炩�����āA�J���₷������ɂ̓X�g���b�`����ł��B
�c�g�c�`�r�����傳���ɂ̓I�L�V�g�V���Ƃ����z���������d�v�ł��B
�Ռ��̓���ւ̎h���͏d�v�ł��̂ŁA�����ς��}�b�T�[�W�����܂��傤�I
���Y���́A�����鍜�ՁB
���Ղ̒��̃X�y�[�X���L����A�Ԃ����𑗂�o���܂��B
������ɂ߂�̂̓����L�V���Ƃ����z�������ł��ˁB
�z�����������łȂ��A���Վ��͂̋ؓ����_�炩������Ɠ����A�J���₷���Ȃ�܂��B
�D�P���̍��Ղ̒����͂ƂĂ��d�v�ł��B
���@�ɂ��z���̕��͍��Ղ����Ă���̂ŊF����A�J���₷���Ȃ��Ă��܂��B
���Ă���3�̗v�f���d�v�Ȃ̂͂킩��܂����B
�ł́A����̃e�[�}�A����w�ɂł��B
�{�w�ɂ����Ȃ��āA�Ȃ��Ȃ��o�Y���i�܂Ȃ��A�����Ə�L��3�̏����������Ă��Ȃ��̂�������܂���B
����ȂƂ��͂ǂ�������ǂ��ł��傤���H
�������w�ɑ��i�܂��g���̂��ǂ��I�����Ǝv���܂����A���͂Ő��݂����ł��ˁB
����Ȏ��́E�E�E�B
�w�ɑ��i�̃c�{������܂��B
����͎����ʼn����ɂ͂�����Ɠ���̂ŁA���Ƃɂ��肢���܂��傤�B
�Z���t�P�A�Ƃ��āA�H�ו��Ƃ��Ắu�h�����v���撣��܂��傤�I�I�I
�̂ɔM���ʂɉ�����ɂ́A���h���������葁���ł��B
���h�q��j���j�N�A����ɃJ���[���i�{��̃J���[�j�Ȃǂ������ł��ˁB
��������܂����A�I���i�~���b�Ƃ����̂����ʂ�����Ƃ��E�E�E�^�U�͕s���ł��B
�����؏o�͂Ƃ����Ӗ������ł͂��肩������܂���B
�H���ȊO�ɁA�g�̂����߂����̂ŁA�����C�ɂ����������܂��傤�B
�������A���߂ɁA�E���Ƃ̂ڂ��ɒ��ӂ��ē���܂��傤�B
���Ƃ́A�����Ƃ����������܂��B

�����َ͑��������Ƃ��ł���̂ŁA���̎O�v�f�́u�َ��v�ɓ��������܂��B
����˂Ƃ����ȒP�Ȃ��̂�����܂��B
���ւ�����p���̒����ɂ�������M������܂ʼn������܂��B
����ɓ�����Ԃ��̏�A�w3�{�̎O�A�������l�ɔM������܂ʼn������܂�
�B
�M������Ƃ́A�M����������܂łƂ������Ƃł��B
�Ō�͉^���ł��B

���ӂ��A���̎G�Ђ����A�X�N���b�g�A�E�H�[�L���O�ȂǐϋɓI�ɍs���܂��B
���̎��ɂ�4���Ԃ������܂����i�����t�������āE�E�E�j�B
�������x�ł����A�����Ƃ����������܂��B

����́u�����v�Ƃ��������̂�����̂��g���܂��B
�o�����₷���X��������̂Ő��Ƃɂ��C�����܂��傤�B
���͂Ƃ�����A�ł��邱�Ƃ͎����łł���Ƃ悢�ł��ˁB
��������܂����炲���k���������B
��̂���
��̂��т�
�D�w����ɂȂ�Ƃ��낢��Ȃ��Ƃ��N����܂��ˁB
��̂��т�����̈�B
���܂Ŋ��������Ƃ��Ȃ������̂ɁE�E�E�ƔD�w�������܂��B
�s���ɂȂ��āA�Y�w�l�Ȃő��k����ƃ��`�R�o�[������������邱�Ƃ������Ƃ��B
���`�R�o�[���Ƃ́A�r�^�~��B12�̂��ƂŁA��[���邱�Ƃŕn���▖���_�o�ɁA���т�Ȃǂ����P�����ł��B
�n�����炭��ƍl���ď���������ł��ˁB
�D�P����ƌ��t�𑝂₳�Ȃ��Ă͂����Ȃ��̂ŁA�ǂ���ɂ���K�v�ȃr�^�~���ł��ł��B
�K�v�ȃr�^�~���ł����A�ǂ�Ȃ��̂ɂ�����p������A�H�~�s�U�A���S�A�q�f�A�����A�ߕq�ǁA���]�Ȃǂł����A���Ɋւ��Ȃ��̂Ŕ�r�I�ȒP�ɏ�������܂��B
����ʼn��P�����Ηǂ��̂ł����A���܂���P���Ȃ��Ƃ����D�w����������Ⴂ�܂��B
���̍Ȃ��D�P���A���肪���т�āA���т�āA���̖����������܂������A���ʂ͌����܂���ł����E�E�E�B
����ɎY�Ȉ�ɑ���ƁA���`�O�Ȃ̎�f�����߂��܂��B
��̖�肩������Ȃ�����ł��B
�����A�D�P���̓����g�Q�����܂���E�E�E�B
���z���C���h���^�V�����ٔՒʉߐ����m���Ă���̂Ŏg���܂���B

��̉��������ł��傤�ˁH
�����H��������܂���B
�Ƃɂ����A���܂���P�̌����Ȃ���̂��т�ł����A���ɕʏ�͂Ȃ����߁u�Y�߂Ύ����v�Ƃ����Ă��܂��܂��B
���邩������܂��A�肪���т�Ă���Ƃ������Ƃ́A�g���ɂ����A�܂����₷���̂ł��B
�������u�s���v�Ȃ̂ł��B
�ł͑Ώ�������@�͂Ȃ��̂ł��傤���H
�Ȃ��肪���т�Ă���̂��A�l���܂��傤�B
���т���N�����̂͋ؓ��ł����ł��Ȃ��A�_�o�ł��B
�_�o��`�����āA�]�ւƍs���A���т�������܂��B
�_�o�ɂ͂�������ނ�����܂��B
�@�^���_�o�F�]����ؓ���
�A���o�_�o�F���[����]��
�B�����_�o�F�]���疖�[�A��������]��
���т�Ɋւ�����͇̂A�̊��o�_�o�ł��B
���o�_�o�́A���G�o�A�Ɋo�A���o�A���o�A���o�A�k�o�A���t�o�A���o���w���܂��B
���т�Ŗ��ɂȂ��Ă���̂́A���G�o�ƒɊo�ł��B
���G�o�̐_�o�͂`�����ۂƂ����A�Ɋo�̐_�o�͂`���ۂƂb���ۂ�2������܂��B
�����F�`�����ہ��`���ہ��b����
�`���̗ǂ��F�`�����ہ��`���ہ��b����
�`���̑����F�`�����ہ��`���ہ��b����
�������A�q�������l����Ƃb���ہ��`���ہ��`�����ۂƂȂ�܂��B
�ɂ݂��ƂĂ��q�����Ƃ������Ƃł��B
���āA��̂��т�͐��`�O�ȗ̈�ŁA��ŏǁA���s�o���nj�Q�A�_�o��ჁA�I���Ǐnj�Q�A�荪�Ǐnj�Q�Ȃǂ�����܂��B
����ȊO�ł́A�]�̖������邩������܂���B
�����n�A�]��Ґ��̖�������Ă���D�w�����Ȃ����Ƃ͂���܂���B
���ۂɁA�D�P���ɔ�������A���ʕ��ɑς���ꂻ���ɂȂ��Ɣ��f����A�鉤�؊J�ɂȂ���������������Ⴂ�܂��B
�����A��ΐ��I�ɂ͏��Ȃ��Ǝv���܂��̂ŁA����ȊO�̂Ƃ���Řb��i�߂Ă����܂��B
���т��ɂ́A�܂��_�o�ɐG��Ă���u�����v����菜���Ȃ��Ă͂����܂���I�I�I
���̑O�ɁA��̐_�o�̂��b�����܂��傤�B
��n�܂����_�o�̖{�̂����Ɍ������Ğ_�o�A�����_�o�A�ڍ��_�o�A�ؔ�_�o������܂��B
���̐_�o�����́A�r���Ŏז�����₷���ꏊ������������܂��B
���̏ꏊ�́A����I�A���̊ߎ��ӂƐx�т�ؓ��̂���Ƃ���ł��B
����ȊO�ɂ��Ï��̂���ꏊ�͎ז�����₷����������܂���B
�܂��́A���тꂪ�o�Ă���ꍇ�A�_�o�̒ʘH���j�Q����Ă��Ȃ����m�F���܂��傤�B
�k�茟���Ŋm�F���邱�Ƃ��ł��܂��̂ŁA�߂��̐��`�O�Ȃ��I���@�A�ڍ��@�ɑ��k���܂��傤�B
�����g�Q����k�茟���ʼnA���ł���A�\���I�ȃg���u���ł͂Ȃ��A�@�\�I�ȃg���u�����^�����߁A�D�P�ɂ����L�Ȃ��т���^���܂��B
�ǂ����ň�������N����܂����A�D�P���͑���߂��Ă��܂��A�r�������Ȃ������������Ⴂ�܂��B
�܂��A���B�����B����̂ł킫�̉����������邱�Ƃ�����ł��傤�B
����ɔ����A�����肪�Ђǂ��Ȃ邩������܂���B
�D�P�ɂ��^���s���ɂȂ�A���肪�������邩������܂���B
�D�P�ɂ���ĕn������������A�n���ɂ�閖���_�o��Q���^���܂��B
�D�P���̃g���u���́A���イ���ӕ���ł��ˁB
���������̕��A�����čȂ̎��Âɂ�����܂������A�{�p������Ɗy�ɂȂ��ł��B
�F���܂��ߏ����I���@�֍s����Ă͂������ł��傤���H
��̂���
�t�q�ɂȂ����]�t�q�������]
�q����������A���������Ɛ������邤�ꂵ���p���G�R�[�Ō��A�����Ă������R��ٓ��������A�C���t����8�����ɓ���ƁA�t�q�ƌ���ꂽ�E�E�E�B
�D�w����̒��ɂ͌o���������Ƃ�����ł��傤�B
����́A�t�q�ɂ��čl���Ă����܂��B
�t�q�́A�D�P28�T����f�f����܂��B
�Ԃ����̈ʒu�́A���ʁA���ՈʁA���ʁA�Έʂɋ�ʂ���A���ʈȊO�͑وʈُ�Ƃ����܂��B
��ԑ������Ոʂɂ��Ē��ׂĂ݂܂����B
�܂��͎�ނ���������̂ł��B
�a�ʁi�P�a�ʁA���a�ʁj�A���ʁi�S���ʁA�s�S���ʁj�A�G�ʁi�S�G�ʁA�s�S�G�ʁj�ɕ��ނ���܂��B
���Ոʂ̕p�x�ɂ��Ă݂Ă����܂��B
�u�D�P�����܂ł͖�R�O�������Ոʂł��邪�A���؎��ɂ͑S���̂R�`�T���ƂȂ�v�Ə�����Ă��܂��B
�����I�ɁA�D�P�W�����ɋt�q�Ɛf�f����Ă��Q�Ă�K�v�͂Ȃ��Ɣ��f����܂��B
�قƂ�ǎ��R�ɖ߂�Ƃ����v�Z�ł�����B
�t�q�P�O�O�l�̔D�w����̂R�`�T�l�ȊO�͓��ʁi����j�ɖ߂�Ƃ��������ł��B
�������A�������g���R�`�T���ɓ��邩�A����Ȃ����͕�����Ȃ��ł��B
�����Ă݂ď��߂Ăǂ��瑤���������킩��܂��B
���Ă��������Ȃ��t�q�ɂȂ�̂ł��傤���H
���ȏ��Ɍ��������Ă݂�ƁE�E�E
�@�q�{��`�A�q�{�؎�A�O�u�ٔՁA���ٔD�P�ȂǑَ��̉�]���ł��Ȃ��ꍇ
�A�����ǁA���]�ǂȂǑَ���`������ꍇ
�B�����s��
���R�ɉ��P����m�����l���Ă��A�قƂ�ǂ������s���ɓ��邩�Ǝv���܂��B
������������Ȃ��Ƃ����̂����������̂ł��B
�t�q�͂ǂ�ȃ��X�N������̂ł��傤���H
�E�O���j���A�����j��
�E�`�щ����A�`�ђE�o
�E�����؏o���Ԃ�����
�E���̒�_�f����
�t�q��������Y�ޏꍇ�̃��X�N
�E����w��
�E�Ґ�����
�E�]���o��
�E��ڍ��A��r���A�����̍���
�����Ƃ��Ă݂�ƕ|�����t��������ƕ��т܂��B
�o�ߊώ@���A�o�Y���ɋt�q�ł��邱�Ƃ���������ł��ˁB
���āA�Q�W�T�ɂȂ�ƐԂ����͎����Ŕ]�̔��B���i�݁A���R�ɓ������܂��B
�ʂ̐������A��̓��ɂ��܂��̂ŁA���ꂳ��̎v���ʂ�ɂ͂��łɂȂ�܂���B
�Ԃ����͎����̋��S�n�̗ǂ��ꏊ�A�����₷���ꏊ�����߂Ă���̂ŁA����������Ƃ������A���Ոʁi�t�q�j�̈ʒu��������܂���B
�����̂Ƃ���ɂ������q�{�̌`�������A�q�{�؎�Ȃǂ�����A�ǂ����ɍs�������Ƃ����͎̂��R�̂��Ƃł��傤�B
���čŌ�ɋt�q�̉��P���@�ɂ��āB
�l�ނ��a�����Ă���Ƃ������́A�t�q�͋N���肤��g���u���ł������ł��傤�B
���̂悤�ɒ鉤�؊J�Ƃ������@���Ȃ���������́A�t�q�ł��o�T�������A���ɂ͖��𗎂Ƃ��l�������ł��傤�B
���̃��X�N���ŏ����ɂ��邽�߁A�t�q�����P���悤�Ǝ��݂܂����B
���ׂĂ݂�ƁE�E�E�B
�@�t�q�̑�
�A�����C
�B�Q��p��
�C�O��]�p
�D�I��
�E������
������܂����B
�t�q�̑��́A���Ђ��A���Ђ��A�������ɂ��ĕ����ɂȂ�A������������グ�܂��B
�����������ɑ��Ē��p�ɂȂ�悤�ɂЂ����Ȃ��A10�`15���L�[�v�B
�ƂĂ��n�[�h�Ȏp���ł����A���Ղ���Ԃ������O���A�����₷������̂ł��傤�B
�����C�́A���߂�Ƒٓ��������̂ŁA�Ԃ��������œ����Ă�����Ȃ����Ǝv���܂��B
�����ň������Ă��邾�낤���A���Ƃ��ƐԂ����͑�ӂ��ǂ��̂Œ����C���Ƃ炢��������܂���B
�Q��p���́A�����Ƃ��厖��������܂���B
�Ԃ����̌������l���āA�����₷���p���ŐQ�Ă����܂��B
�Q�Ă���Ƃ��́A���ꂳ��̂��Ȃ��͊ɂ݁A�X�y�[�X���L����܂��B
�Ԃ����ɂƂ��ē����₷���̂́A���������Q�Ă���Ƃ��B
���ɂȂ��Ď���Ƃ����P�[�X�͂�������܂��B
���f�ł��I���@�ł��A�ǂ��ł��ǂ��̂ł����A�Ԃ����̈ʒu�������Ă��炢�܂��傤�B
�܂��ł���Ȃ玩���ł�����G���Ĉʒu���m�F�ł���悤�ɂȂ�ƂȂ��ǂ��ł��B
�O��]�p�́A�����������܂荂���Ȃ��ɂ��ւ�炸�A���X�N�̍������̂ł��B
��t�͍D��ł͂��Ȃ��悤�ł��B
�C�O�ł̕����ɂ��Ə��Y�w����ł͖���������32.4%, ���������66.7%�̐������ƂȂ��Ă���A�o�Y�w����ł͖���������57.5%, ���������87.1%�̐������ƂȂ��Ă��܂��B
���̐����������Ƃ݂邩�A�Ⴂ�Ƃ݂邩�͓���Ƃ���ł��ˁB
�I���́A���ɂ���c�{�ɂ������I�����܂��B
�L���Ȏ��A�A�O�A��������܂��ˁB
������ł��t�q������Ƃ����������m�F���܂����B
�ێY���J�U�̖��O������܂��B
���ꂪ�ʂ����Č����̂��Ƃ����^��͎c��܂����A�����Ɨ��_�����݂���̂ł��B

���m��w�ł́A�D�P�ɂ�茌�����Ȃ��Ȃ�A�C����A������ƍl���܂��B
���̂��߁A�ێY���J�U�Ƃ��������Ō���₢�A�C�����点�鐶�z������Ă��܂��B
���A�A�O�A���A����ȊO�ɂ��N��A���O���Ȃǂ��g�ݍ��킹�čs���܂��B
�ǂ̉��P���@�����܂�T�����i�ނƐ�������������܂��B
������O�ł����A�Ԃ����̃T�C�Y�傫���Ȃ邩��X�y�[�X�������Ȃ邩��B
�ł���R�Q�T�܂łɂ͉��P�������Ƃ���ł��B
���@�ł́A�Ԃ���̈ʒu���m�F���A�����₷���������A��������t�q�̎��Â��n�߂܂��B
����ł̃Z���t�P�A������܂��̂ŁA�����k���������B
��̂���
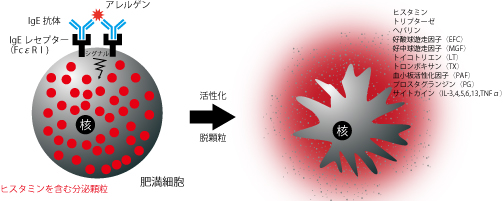
�v���o�C�I�e�B�N�X-�q���̃A�����M�[���Ȃ���-
�v���o�C�I�e�B�N�X�Ƃ������t�������Ƃ͂���܂����H
�R�������iantibiotics�j�ɑΔ䂳��錾�t�ŁA�������Ӗ�����v���o�C�I�V�X�iprobiosis;pro ���ɁA�`�̂��߂ɁAbiosis ������j���ꌹ�Ƃ��Ă��܂��B
�p���̔������w��Fuller�ɂ��1989�N�̒�`�u�����t���[���̃o�����X�����P���邱�Ƃɂ��l�ɗL�v�ȍ�p�������炷�������������v�̂��Ƃ������܂��B

�������͑�̂���u�����v�ɋꂵ��ł��܂����B
�e���r�Ńh���}�ɂȂ����uJIN-�m-�v�ł����グ���Ă��܂����B
�܂����������Ȃ�����A�����Ɂu�ہv�����邱�Ƃ͂킩��܂���ł����B
�������猩���Ȃ��ۂ�����A�����ǂƂȂ�A���������Ă��܂����B
1928�N�A�C�M���X�̃A���N�T���_�[�E�t���~���O�ɂ���ĐJ�r�̍��y�j�V�����ɍR�ۍ�p�����邱�Ƃ���������܂����B
���̑O�܂ŃR�����A�y�X�g�Ȃǂ̕a���ۂɂ�銴���ǂɋꂵ�߂��Ă����l�Ԃ́A���̎����߂čR�������Ƃ��������������ɂ��邱�ƂɂȂ�܂��B
�R�������̔����A�i���ɂ��A�����̊����NJ��҂̖����~���A�������̕��ώ����͉��сA�ۂ����Ƃ̓����ɏ��߂ėD�ʂɂ����ƂɂȂ�܂��B
�������A�l�ނƍۂƂ̏����́A��ɒǂ������A�ǂ��z����̘A���ł����B
�R�����������ƕK���ϐ������ۂ�����Ă��܂��܂��B
���̕��@�Ƃ́A
�E�ێ��̂��Ă���O����ω������āA�R������������Ȃ��悤�ɂ���
�E�ۂɓ����Ă����ł��O�ɋ��ݏo���|���v��p
�E�ۓ��ōR����������p���镔����ω�������i�c�m�`��q�m�`�̕ψفj
�E�ۂɓ͂��O�ɉ��w�����ŕ������Ă��܂��i�����N�^�}�[�[�j
�E��ʂ̔S�t�ōێ��̂��A��g�����i�o�C�I�t�B�����j
�ۂ������Ă���̂ŁA�O�G������V�X�e���������Ă�����A���̍ۂ���@�\������A�R�������ɑ��đϐ������܂��B
�������āA��i��ނ̍U�h���J��Ԃ����̂ł����A�R���������a�����Ĕ����I�A�ۂ����̋t�P�����������������Ă��܂��B
��������ł��傤���H
�R�ہA�R�ہA�R�ہE�E�E�Ƒ�����n�߂��̂́H
�������̐g�̉��ɂ́A�R�ۃO�b�Y�̂��炯�ɂȂ��Ă��܂��B
�R�ۃX�v���[�Ɏn�܂�A�R�ۃV�[�g�A�R�یC���A�R�ە��[��ȂǂȂ�ł�������Ă��܂��B
�Ƃ肠�����S���A�R�ۂ��Ă����Ηǂ��ƍs���߂����R�ۂ⏜�ۂ́A���̊��ɑς�����ۂ��t�ɑ��₷���ƂɂȂ�܂��B
����ɁA�R�ۃX�v���[��R�������͍ۂ̊���ς��邱�Ƃɂ��Ȃ�܂��B
�ア�ۂ͎��ɁA�ϐ��ۂ����������c�邱�ƂŁA�ϐ��ۂ͒N���ז����ꂸ�A���B�ł��Ă��܂��܂��B
����͎��R�E�����łȂ��A�����������̑̓��ł����l�̂��Ƃ��N����Ƃ������Ƃ�m��Ȃ��Ă͂Ȃ�܂���B
�������̑̓��ɂ́A�P�`1.5�s�A1000��ވȏ�A���̐���600�`1000���̒����ۂ����݂��Ă��܂��B
�����悻�����K1���ɑ�������傫���Əd���Ƃ��B
���������R�����������ނƁA�ϐ��ۈȊO�̍ۂ͈�|���A�ϐ��ۂ݂̂������c��܂��B
����ɒ����ȊO�ɂ����̒��A�̂ǁA�C���Ȃǂ�������̍ۂ��o�����X������Đ������A����ɂ���ĕa���ۂ̐N�����玄�����̐g�̂�����Ă��܂��B
����܂ő̓��ɏZ�ݒ����Ă����ۂ��S�ł��Ă��܂��A�V���ȕa���ۂɊ������₷����ԂɂȂ��Ă��܂��܂��B
�R���������a������50�N�A���͂▂�@�̖�ł͂Ȃ��A���n�̌��ɂȂ낤�Ƃ��Ă��܂��B
���������w�i����A�C�O�ł́u�\�h��w�v�ւƃV�t�g���čs���̂ł��B
���̗\�h��w�̍l�����͍��Ɏn�܂����b�ł͂���܂���B
���m��w�̐��E�ł͂����Ԃ�O�������`���Ă��܂��B
���ꂪ�u���a�v�ł��B
�H���A�^���A�����ȂǁA�����̐����ɐߓx�������Đ����𑗂邱�Ƃ��ɂ���悤�ɂƁB
���ꂱ���������͂����߂���@���ƁE�E�E�B
�̂̐l�͗ǂ����ƌ����܂��ˁI�I�I
�b�͖߂��āA�a�C�͈�҂���Ŏ����̂ł͂Ȃ��A��������a�C�ɂȂ�Ȃ��悤�ɁA���K�v�Ƃ��Ȃ����̂���낤�Ƃ������Ƃł��B
�a�C�ɂȂ����玡���̂ł͂Ȃ��A�����ŕa�C�𖢑R�ɖh�����Ƃ����ꂩ��̈�Â݂̍���ł��B
���������a�C�ŕK�v�Ȃ��͎g���܂��B
�ł͂��������b��i�߂Ă����܂��B
�\�h���l����ɂ�����A�������̃|�C���g������܂����A�܂��́u���̖h��́v�����߂Ă������Ƃł��B
���Ƃ��Ɣ�����Ă��鐶�̖h��͂��ő���ɏ�ɔ����ł���悤���傤����Ȃ����I�I�I
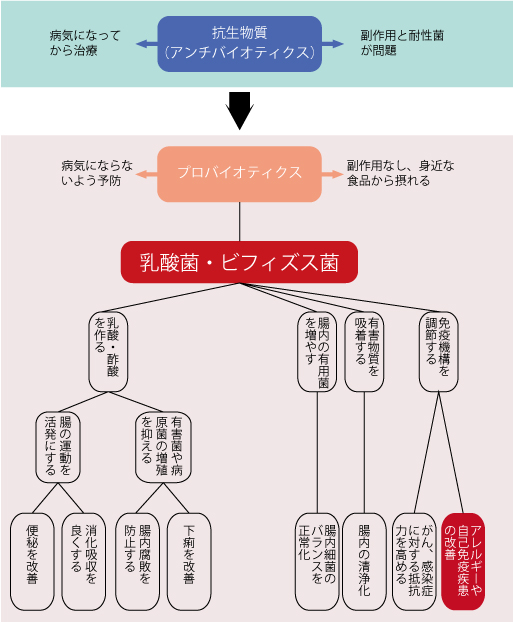
�����Łu�v���o�C�I�e�B�N�X�v���o�Ă����ł��B
�̓��A���ɒ����ɂ���ۂ��������ɗ��p���A�܂��������邱�ƁA�܂苤�����邷�邱�ƂŌ��N���i�A�a�C�̗\�h�����悤�Ƃ����̂��v���o�C�I�e�B�N�X�̍l�����ł��B
�v���o�C�I�e�B�N�X�̑�\�҂͓��_�ۂƃr�t�B�Y�X�ۂł��B
������P�ʋۂł��ˁB
�v���o�C�I�e�B�N�X�̂܂Ƃ߂�}�ɂ��Ă݂܂����B
�a�C�⌒�N�͂��Ƃ��A�A�����M�[���P�A������v���o�C�I�e�B�N�X�łł������ł��ˁB
�ł͂��������ڂ������Ă����܂��傤�B
�����ۂɂ́A�l�̌��N�ɗL�p�ȁu�P�ʋہv�ƌ��N�ɊQ���y�ڂ��u���ʋہv�̗L����2��ނ�����܂��B
�ʂ̖��O�Łu���y�^�ہv�Ɓu���s�^�ہv�Ƃ������܂��B
�P�ʋۂł͂Ȃ����̂́A���ʋۂ��Ƃ��f�����ɂ����A���ʋۊ��́u���a���ہv�����܂��B
�P�ʋۂ̓r�t�B�Y�X�ہA���_�ہA���ʋۂɂ̓E�G���V���ہA�o�N�e���C�f�X�ہA���̒��ԑw�̓��a���ۂɂ͑咰�ہA�����ۂȂǂ����܂��B

���z�̒����ۂ̃o�����X�͑P�ʋۂ������ɉz�������Ƃ͂���܂���B
���������A���Ȃ��̒��̐Ԃ����͖��ۂł��B
���܂ꂽ�Ƃ��͂��߂āA�Ԃ����͋ۂƋ������n�߂܂��B
�ۂ̐N�����[�g�͐g�߂ɂ���܂��B
�E��e���S
�E��C��
�E�葫�Ȃǂ̔畆
�S�̒��ɂ́A�f�[�f�����C�����ۂƂ������_�ۂ̈�킪�������A���܂�Ă���Ƃ��Ԃ�����߂ĐG���ۂł��B
���̌�A�x�ċz������ɂ���Ă��̑��̋ۂ����ɐG��A�������Ă����ƂɂȂ�܂��B
�������͖��ۏ�ԂŐ����Ă������Ƃ��ł����A�����̍ۂ����ƒ��ǂ���炵�Ă������Ƃ���Ȃ̂ł��B
�o�Y��ɑ����������t���[�������n�߂Ă����A�������̐Ԃ����̒����̓r�t�B�Y�X�ۂ��啔�����߂Ă����܂��B
����ɂ̓r�t�B�Y�X�ۂ𑝂₷��p������܂��̂ŁA������u�v���o�C�I�e�B�N�X�v���s�����Ƃ��ł��܂��B
�v���o�C�I�e�B�N�X�Ƃ́A
�@�����Ǐ㕔�ŕ����E�z������Ȃ�
�A�咰�ɋ�������L�v�ȍۂ̑I��I�ȉh�{���ƂȂ�A�����̑��B�𑣐i����
�B�咰�̒����t���[���\�������N�I�ȃo�����X�ɉ��P���ێ�����
�C�l�̌��N�̑��i�ێ��ɖ𗧂�
�̏��������H�i�������w���܂��B
�����ł����H�i�����͐H���@�ۂł��B
���ɐ��n���H���@�ۂł��B
�v���o�C�I�e�B�N�X�̌����ōl����A�Ԃ����A����������ň���Ă���ꍇ�́A�Ɖu������͂��傢�ɂ���Ƃ������Ƃł��B
���̌�A�������I���A�����H�A���ʐH�Ɛi��ł����ƁA�r�t�B�Y�X�ۂ͌���A�o�N�e���C�f�X�ۂ��D�ʂɂȂ��Ă����܂��B
�����Ē����ł̓r�t�B�Y�X�ۂ����P�ʋۂƃo�N�e���C�f�X�ۂ������ʋۂ̍U�h����ɍs���A���͑������u������悤�ɂȂ�܂��B
�q���̃A�����M�[���Ȃ����Ƃ����e�[�}����l����ƁA��͂�D�P������̃P�A���d�v�ƂȂ邱�Ƃ��킩��܂��B
�o�Y�̎��A�Ԃ����͕�e�̋ۂɐG���̂ŁA���̋ۂ̃N�I���e�B�͑厖�ł��B
����ɏo�Y���͕�e�̌��t�ƐԂ����̌��t��S���Ȃǂ��G��邱�ƂɂȂ�܂��B
���̎��A��e�̎��A�����M�[�Ɋւ��Ɖu�O���u�����i�h���d�j���Ԃ����ɍs�����Ƃ��l�����܂��B
��e���S�̍ۂ����łȂ��A���t��S���Ȃǂ��l�����Ȃ��Ă͂Ȃ�܂���B
�ł���ΔD�P�O����A���߂ĔD�P���̓A�����M�[�̌����ɂȂ�悤�Ȃ��Ƃ͔������ق����悳�����ł��ˁB
�ł́A�A�����M�[�Ƃ͈�̂Ȃ�ł��傤���H
�ԕ��ǂ��ɍl���Ă����܂��B
���������A�����M�[�Ƃ́A�u�R���̍ē��^�ɂ���ċN����Ɖu���������̌��ʂƂ��āA���̂ɐ�������ߕq�Ȕ����������A�g�D���Q�������炷���ہv�������܂��B
�ȒP�Ɍ����Ɓu�Ɖu�ߏ�v�̏�Ԃł��B
�A�����M�[�ɂ͎�ނ������āA�T�^����X�^��5��ނɕ��ނł��܂��B
�T�^�̓A�i�t�B���L�V�[�^�Ƃ������A�C�ǎx�b���A�ԕ��A�����M�[�A�A�g�s�[�A�@���A���ǃA�����M�[�Ȃǂ�����܂��B
������������I�ɍ����Ă���A�����M�[�͂�����ł��B
���Ȃ݂ɂ���ȊO�̃A�����M�[�ɂ͗n�����n���A�����������ǁA�r�k�d�A�b��B�@�\���i�ǂȂǂ�����܂��B
�ł͇T�^�A�����M�[���l���܂��傤�B
�Ȃ��ԕ��ǂ̐l�Ƃ����łȂ��l������̂ł��傤�H
�ԕ��������̂��A����Ƃ��l�������̂��H
�����s�Ɍ���ƁA�����s�͉ԕ��������Ă��܂��B
����ł��ԕ��ǂɔY��ł�����͑����̂ł��B
�����q���̍��A�ԕ��ǂ̐l�͏��Ȃ������Ƃ�����ۂł����A���̓����ɔ�ׁA�ԕ����i�������Ƃ͎v���܂���ˁB
���ǁA���̓����ƕς��Ȃ��ԕ��ɁA�l�Ԃ��ߏ蔽�����Ă��邾���ł��B
�ԕ����A�����̃z�R���ŁA������݂��o��킯�ł͂���܂���B
���������������������ł��傤
�@��ځA�̂ǂ̔S���ɍR�́i�h���d�j���얞�זE�ƌ���������Ԃő��݂��A�R�̂Ɖԕ����G���ƁA�얞�זE����q�X�^�~�����傳��ďǏo�܂��B
���̍R�̂����邩�Ȃ����ŁA�ԕ��ǂ��ǂ������܂�킯�ł��B
�R�̂��ł���ɂ́A�̓��Ɉ�x���������Ƃ�����A�����p�����R�̂����A�܂��L�����Ă��܂��B
�@��ځA�̂ǂɂh���d�Ɣ얞�זE���X�^���o�C���A�ԕ�������Ɣ������N����̂ł��B
���������ԕ��͑̓��ɓ��邱�ƂȂǂȂ��͂��Ȃ�ł��B
�ԕ��Ɍ��炸�A�傫�����͓���Ȃ��͂��Ȃ�ł��B
���̘b������Ƃ������Ƃ́A�����W���Ă��������Ƃ������Ƃ͑z���ł��܂��ˁI�I�I
�����ł��B
������̓��Ɏ�荞�܂�A�R�̂�������ł��B
������Z���A�b�N�a�A���[�L�[�K�b�g�nj�Q�Ƃ����܂��B
���ɂ͏����Ȍ����J���Ă��āA�H�ו�����������������A���̌���ʂ�A�z������܂��B
�������A���̏����Ȍ����L�����Ă��܂����Ƃ�����Ƃ����̂ł��B
���̌����L����ɂ́A�������̈����������Ƃ����Ă��܂��B
��e�̌��t���ɂ���A�����M�[�̍R�̂��Ԃ����ɍs�����Ƃ�����A�܂����C�ȐԂ������A�����M�[�̑f���������Ă��܂����ƂɂȂ�܂��B
�y�q���̃A�����M�[��\�h�������E���P������-�܂Ƃ�-�z
�E�ߓx�ȏ��ہA�R�ۂ͂��Ȃ�����
�E�D�P��������_�ہA�r�t�B�Y�X�ۂ𑝂₷����
�E�v���o�C�I�e�B�N�X�ɕK�v�ȐH�i��ۂ邱��
�E���_�ۂ�r�t�B�Y�X�ۂ������E���R�������̑��p�͍T���邱��
�E���̌����L����悤�ȐH�ו��͍T���邱��
�y���_�ہA�r�t�B�Y�X�ۂ𑝂₷�ɂ́z
�E���y�H�i��ێ悷��
�E���牭�̓��_�ۂ��T�v���Őۂ�
�E���n���H���@�ہi�[���A�������A����҂傤�Ȃǁj��ϋɓI�ɐۂ�
�y�����̌����L���Ȃ����@�z
�E���������͔�����
�E�����͔�����
�E�A���R�[���A�J�t�F�C���̉ߏ�ێ�
�E�H�i�Y�����A�_��������
�E�����I�ȃX�g���X�𗭂߂Ȃ�
�E�����_�f�����Ȃ�
�E��X�e���C�h�n�R���Ǎ܁A���_��A�X�e���C�h�A�R�������A�s���Ȃǂ��T����
���ÂŕK�v�ȏꍇ������܂��̂Ŕ������Ȃ��ꍇ�����邩�Ǝv���܂����A�s�p�ӂȐێ�͔��������ł��B
�����ʼn���ł��镔���͑傢�ɂ��邩�Ǝv���܂��B
�ł������̂��Ƃ����܂��傤�I�I�I
��̂���
�g�R�����x���ɂ���
�g�R�����x���g���āH

���D�P���̕��́A��x�͎��ɂ������Ƃ�����̂ł͂Ȃ��ł��傤���B
�̂̐^�Ŏp�����x�����ȍ��ՁB���̍��Ղ��x���Ă���鍜�Ճx���g�̈�ł��B
�g�R�����x���g�ɂ͑傫���R��ނ���܂��B
�@�@�E�g�R�����x���g�T�E�E�E���Ղ̑O��(�p��)�̒ɂ݂ɁB�D�P���B
�E�g�R�����x���g�U�E�E�E�p���̒ɂ݁A���̒ɂ݂ɁB�D�P��?�Y��B
�@�@�E�g�R�����x���g�V�E�E�E���ɁA���Ղ̘c�݂ɁB�D�P���͎g���܂���B
�Ȃ��g�R�����x���g���������߂Ȃ́H
�@�D�P���邨�ꂳ��̑̂ɂ͂�����ω����N����܂��B���i�͂Ȃ����ʂȃz�����������傳��āA�D�P���ێ����A�����ŐԂ�������ގd�g�݂��ƂƂ̂��̂ł��B
���̈�Ɂu�����L�V���v�Ƃ����z������������܂��B�l���͂���܂����A���������X�T�����番�傳��͂��߁A���ƍ����Ȃ��x�т��ɂ߂铭�������܂��B
���Ղɂ��x�т�����A����炪�ɂނ��Ƃő傫���Ȃ��Ă����q�{�̃X�y�[�X���m�ۂ��ĐԂ����̐����ɑΉ�����̂ł��B
�����A���̂悤�ɂ��đ̌^��p�����ς��ƁA����܂łƂ͈Ⴄ�Ƃ���ɕ��S�������邽�߁A�ɂ݂��a�����N����₷���Ȃ�܂��B
�ɂ��Ղ��x���悤�ƁA������܂���w���̋ؓ�����������Ɗ撣���āA�ߖ������Ă����Ԃł��B
�����œo�ꂷ��̂����Ճx���g�ł��B
�x���g�̗͂ŊO�����獜�Ղ��x���Ă����邱�ƂŁA�߂����ς��ْ����Ă���ؓ������������Ă�����C���[�W�ł��B���Ճx���g�ɂ͗l�X�Ȏ�ނ�����܂����A���ł��Œ�͂������ƌ����Ă���̂��g�R�����x���g�ł��B

�����璅����́H
���ɂ�����ꍇ�͂������A���Ղ��x���Ă�����Ƃ����Ӗ��ł͂��D�P���̂ǂ̎��������p���Ă����ق������S�ł��B
�������A���̂��鏉���Ȃǂ́A�y�����ߕt���ł��C���������������Ă��܂����Ƃ�����̂Ŗ������Ē�����K�v�͂���܂���B
�������ڗ����Ă����������߂����������20�T�㔼���炢���璅���n�߂���������ł��B�ʏ핪�̏ꍇ�͂R�U�T�܂Œ����āA�����Y�ɓ���R�V�T�ȍ~�͒ɂ݂��Ȃ���x���g���O���ďo�Y�ɔ����܂��傤�B
�܂��A�Y��͂����ɒ������܂��B�鉤�؊J�̏ꍇ�͏��������������܂�1�����قǑ҂��Ă��璅���܂��傤�B
�Y��̍��Ջ����ɂ���
�Y��ɂ����Ճx���g�͕K���i�ł��B�o�Y���I���ƁA���x�͐Ԃ����̂����b��Ǝ��ȂǂłȂ��Ȃ������̎��Ԃ����ĂȂ��Ȃ�܂���ˁB�x���g�̒��p������ԂɊ����A���̊Ԃɂ��^���X�̉���ցE�E�E�Ƃ������b���悭�����܂��B
�ł��A�Y��ɍ��Ղ𐮂��邱�Ƃ͂ƂĂ���Ȃ̂ł��B
�D�P���ɊJ�������Ղ���߂ăq�b�v�T�C�Y��̌^��߂��A�Ƃ����̂����R�̈�ł��B�ɂ��Ղ��Ăьł܂�͎̂Y��3����?6�������܂ł̊ԁB�X�^�C����߂��ɂ́A���̊��Ԃ��`�����X�ł��B�W���I�ɃP�A�����܂��傤�B
�܂��A�Y��P����Q�����قǂ͍��Ղ������̏�Ԃł��B����ȏ�Ԃ̍��ՂŁA���ɓ��ɐ������ďd���Ȃ�Ԃ����̂����b�����Ȃ��Ă͂����Ȃ��̂ŁA�����ւ̕��S�����ɑ傫���̂ł��B���ɗ\�h�̂��߂ɂ����Ճx���g�𒅂��Ă������ق������S�ł��B
�@
����ɑ�ȗ��R�́A���Ղ̘c�݂������@�\�ɉe����^����Ƃ������Ƃł��B���Ղ́A�㔼�g���~�߂ĉ����g���x����ƂƂ��ɁA���̒��Ɏq�{�⒰�A�N���Ȃǂ̑�������߂��̂悤�Ȗ��������Ă��܂��B���̊킪�ɂ�ł�����c��ł��ẮA����������ׂ��ʒu�ɕۂ��ꂸ�{���̋@�\���ʂ����Ȃ��Ȃ��Ă��܂��̂ł��B
���Ղ̘c�݂��֔����s���A�s�D�ǂȂǂ̌����ɂȂ�Ƃ������Ă��܂��B
�Y��̔��N������A������x���Ղ��ɂ߂�ɂ͂�����x�D�P���邵������܂���B���̋@�����A���Ճx���g�������Ă�������P�A���Ă����܂��傤�B
��̂���
�D�P���̓��Ɂ]�ɂݎ~�߂����߂Ȃ��炳�]
�D�P�����ɋN����s��D�i�̈�A���ɁB
�����̕����Y�܂����炢�Ǐ�ł��B
�D�P���ĂȂ���A�ɂݎ~�߂����ނƂ���ł��傤���D�P���Ă���ƂȂ��Ȃ��S�z�ŊȒP�ɂ͈��߂܂���B

���ʁA�D�w����͉䖝����H�ڂɂȂ�킯�ł��B
�����ʼn��Ƃ��D�P���̓��ɂ�������邱�Ƃ͂ł��Ȃ��̂��A�l���Ă����܂��傤�B
��ށF�Г��ɁA�ْ������ɁA�Q������
�ْ������ɂ́A���̖��̒ʂ�A���ނ��p����ߓx�ȋْ��A�X�g���X�Ȃǂ��d�Ȃ��ċN����ƍl�����Ă��܂��B
�u�w�����b�g�����Ԃ����悤�ȁv�ƕ\������܂��B
�����Ēɂ݂��Ђǂ��Ȃ邱�Ƃ͂���܂��A�����̋�������A�߂܂��A�ӂ���A�S�g�̂��邳�Ȃǂ����Ƃ�����܂��B
�ڂ̔��A���_�I�X�g���X�A�����Ԃ̓���p���i�p�\�R���E�X�}�z�Ȃǁj�Ȃǂ������ł��B
��⌨�̋Â�������A�D�w����Ɍ��炸�A�N�ɂł��N����Ǐ�ł��B
�Q�����ɂ́A���鎞���ɏW�����ċN����A�j���ɑ����݂��܂��B
�ڂ̉�����������悤�Ȓɂ݂������ŁA�A���R�[�������������ɂȂ�܂��B
�ς����Ȃ��قǂ̒ɂ݂Ƃ����A���܂�̒ɂ݂ɂ����Ƃ��Ă��邱�Ƃ��ł����A�ɂ݂�킹�邽�߂ɓ�����炸�ɂ͂����Ȃ��A�Ђǂ��Ƃ��ɂ͒ɂ݂̂��܂蓪��ǂɑł�����Ƃ����l������悤�ł��B
�K���Б��ŁA�ɂ݂Ɠ������̖ڂ̏[���A�܁A�@���E�@�Â܂�A�z�̔����Ȃǂ̎����_�o�Ǐ�����܂��B
����͔D�w����ɂ͂��܂茩���Ȃ���������܂���B
�Г��ɂ́A�Б����邢�͗����̂��߂��݂���ڂ̂�����ɂ����āA����ł悤�Ɂu�Y�L���Y�L���v�ƒɂ݁A�̂����Ɠ��ɂ��Ђǂ��Ȃ邱�Ƃ������ł��B
�����̓��Ɋ��҂���͂��̓��ɂŕa�@�ɒʂ��悤�ł��B
���̕Г��ɂ͏����ɑ����A�D�w����������N����܂��B
�������A�ǂ̓��ɂ��A�N�ɂł��N���肤����̂��Ƃ������Ƃ͒m���Ă����Ă��������B
�D�P���ɑ����݂���̂́A�ْ������ɂƕГ��ɂ�2�ł��B
�ǂ̂悤�ɋN�����Ă���̂���m�邱�Ƃ́A�ǂ̂悤�ȑ�����悢�����킩��܂��B
�ْ������ɂ́A�����ł���ڂ̔���_�I�X�g���X�A�����Ԃ̓����p���ɒ��ӂ��邱�Ƃ���ł��B
�����͌����Ă��A���œ����Ȃ��A�ؔ��C���œ����Ȃ��A�������傫���ē����̂���ςȂ��Ƃ������ł��傤�B
���ʁA�D�P���͂ǂ����Ă��ْ������ɂɔY�܂���Ă��܂��܂��B
�ْ������ɂƏ��ɕt�������ɂ́A�}�b�T�[�W�A�����ȂǂŃ����b�N�X�A�����Ăق����Ă������Ƃ����ʓI�ł��B
�������A�D�P���͒����C�Ō��s�s�ǂ�����ɏ������ꂪ����܂��̂ł����ӂ��������B
�Г��ɂ́A���ǂ̊g���ŋN����܂��B
�D�P���A���̃z�������i�v���Q�X�e�����j�����NJg����p������A�܂��D�P�ɂ���Č��t�ʂ̑������N����܂��B
����ɔ����A���t����ʂɗ����킯�ł��B
���ʁA�Г��ɂ��N����܂��B
���ǂ��g������̂��A���t��������̂��d���Ȃ��ł����A���ɕt���������Ƃ͂ł��܂��B
���NJg���������Ȃ��A�����Č��ǂ����k�����邱�Ƃ���ł��B
���ǂ��g�������Ȃ��悤�ɂ���ɂ́A���߂Ȃ��A�����b�N�X���Ȃ����ƁB
���ǂ����k������ɂ́A��₷�A�ْ������邱�ƁB
�悤�͌����_�o��D�ʂɂ��邱�Ƃ���Ȃ�ł��B
�ْ������ɂƕГ��ɂ́A�������ɂƌ����ǂ��S���ƌ����Ă����قǏ��u���Ⴂ�܂��̂ŁA�����ӂ��������B

���ɂ̏�Ԃ���ʂ��āA�}�b�T�[�W���I�����Ɏg���Ă炢���ɂ���������܂��傤�B
��̂���
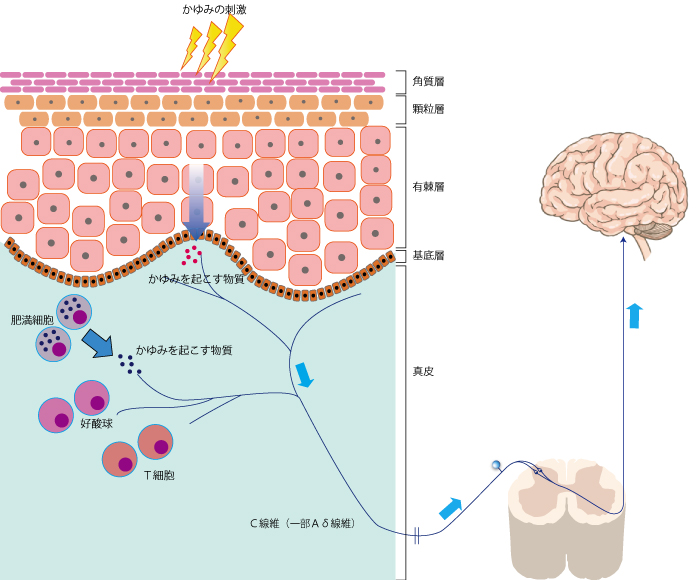
�D�P���̔��r��]����݂��~�܂�Ȃ��]
�D�P���ɂ���݂ɏP�������������������Ⴂ�܂��B
�A�g�s�[������킯�ł��Ȃ��̂ɁA���䂭�Ă��䂭�Ďd��������܂���B
�D�P���Ă��Ȃ���A����ݎ~�߂̓h��������̂ł����A�D�P���͕|���Ǝv���������Ȃ�����܂���B
���������Ȃ�����݂��N����̂��l���Ă����܂��傤�B

����݂́A�u�����~�������Ȃ�悤�ȕs���Ȋ��o�v�ƒ�`����܂����A���́A����݂͑̂����h�q�����̂ЂƂł��B
�畆�Ɉٕ����t�����ۂɁA����݂������邱�Ƃɂ���āA�ُ킪�N���Ă���ꏊ���������ɒm�点�A���ٕ̈���~���Ď�菜�����Ƃ���s�����N�������Ƃ���A����݂͈��̐��̖h�䔽���ł���ƍl�����Ă��܂��B
�ŋ߂̌����ł́A�f���C�Ɠf�����ƂɊW����d�g�݂ƁA����݂Ƒ~�����ƂɊW����d�g�݂����Ă���ƍl�����Ă��܂��B
�ǂ�����ٕ���g�̂����菜���Ƃ������������Ă��邩��ł��ˁB
����݂̎h���͐_�o��`���Ĕ]�ւƍs���A�����܂��B
�������������́A�w�ɂ݂̐_�o��������ア�ɂ݂�����݂ł���x�ƏK���܂����B
�ɂ݂̐_�o�͂`���ہA�b���ۂ��g���Ċ����A�`���ۂ͉s���ɂ݁A�b���ۂ͓݂��ɂ݂�`���܂��B
�����`���ہA�b���ۂ̒��ł��A����݂�������ʂ̂`���ہA�b���ۂ�����ƍl�����Ă��܂��B
���J�j�Y�����ȒP�ɐ}�ɂ��Ă݂܂����B
�E�畆�Ɏh��������
�E�畆���炩��ݕ������o�� or �얞�זE���炩��ݕ������o��
�E���o�_�o�̂b���ہi�ꕔ�`���ہj���g���āA�Ґ��A�]�ւƓ`���
�Ƃ�������ŁA�w����݁x��������̂ł��B
���䂢�Ƃ��A�{���{�������~���Ă��܂��܂���ˁH
�~������_���Ƃ����Ȃ�����~�����Ⴂ�܂��B
���͂₱��͔��˂ł����A�����~���ƂȂ�������݂��y�������̂ł��B
����͂����������Ƃł��ˁB
�w����݂́A�ɂ݂ŗ}���ł���x�Ƃ������Ƃł��B
�������A���̏ꂵ�̂��̕��@�Ȃ̂ŁA�����~���悢�Ƃ����킯�ł͂���܂���B
�����~�����ƂŋN���鈫�z���m���Ă����܂��傤�B
�����Đ}�ɂ���K�v�͂Ȃ����Ǝv���܂������A�ꉞ�ڂ��Ă����܂��B
���������Ⴂ�邯�ǂ�߂��܂���E�E�E�B
�o���A���Ȃ��Ȃ�ΊO������̃A�����Q�������łȂ��A�������A����ɂ͊����Ȃǂ̎h���̉e������ł��傤�B
�����܂ł͈�ʓI�Ȃ���݂ɂ��ď����܂����B
���ꂩ��͔D�w����𒆐S�ɍl���Ă����܂��B
���̂��߂ɂ͂������̓�����m���Ă����K�v������܂��B
�E�D�P���͍������ł���
�E�D�P���͌��t�������������Ă���
�E�D�P����Ɣr���͂��ቺ����
�E�D�P����Ƒ���i�畆������������j
�E�D�P���̓z�������o�����X�����ʂ���Ȃ�
���ꂮ�炢�𗝉����Ă����Ɨǂ����Ǝv���܂��B
���������������ł��̂ŁA�̉��������A37�x���Ă���l�����܂��B
�܂菋���̂Ŗь����J���₷���A�����ʂ������A�畆�̐���������\���������B
���t������Ă���̂ŁA�S�g�̐����������Ă�����܂��B
�܂�ŗD��͌��t�𑝂₷���ƂŁA���̂ق��̔畆�┯�̖сA���A�ځA�@�A�̂ǂ̔S�����琅���������\��������܂��B
�D�P����ƐԂ������O�֏o���Ă͂����Ȃ��ƁA�S�̓I�Ȕr���͂��ቺ���A���ߍ��ގ����ł��B
�ނ��݂��C�ɂȂ�Ƃ������ƂŁA�����⋋��ӂ��Ă��܂��ƁA�V�p�������܂�A�h���h�����A�畆�����ꂢ�Ȑ��������Ȃ����Ƃ��l�����܂��B
����r�̃T�C�Y���}���ɑ傫���Ȃ�ƁA�畆�͈��������A�זE�̐��������͊O�C�ɂ��炳��A������D���܂��B
��������ׂăz�������̎d�Ƃł��B
�D�P����Ƃ������Ƃ́A���Ȃ��̐Ԃ���ŗD��ł���A�}�}�̔畆�̏�ԂȂnj�ɂȂ��Ă��܂��܂��B
������Ȃ��͂Ȃ����E�E�E�}�}�����Ċ撣���Ă���I�I�I

�����ő�����܂��傤�B
����݂�}������@�Ƃ���
�E��₷
�E�ێ�����
�E�����b�N�X����
������h�����@�Ƃ���
�E�����⋋
�E�}���ɑ���Ȃ��悤�ɂ���
������łł�����@�Ƃ���A��₷���ƂƁA�ێ����邱�ƁA�����⋋�ł��B
�܂��́A���̕��@��������Ă݂Ă��������B
�����́A�������Ȃ��Ă����v�ł��B
�₽���Ă��A�Ԃ����ɂ͉��̖����Ȃ�����܂��͗ʂ�ۂ�܂��傤�B
��₷�̂��A��قǂ̊G�ł��Љ������݂̐_�o�͐^��Ƃ����ꏊ�ɂ���A���傹��畆�ɂ���܂��B
�畆���₷�����ł��̂ł����S���������B
�܂��A��������Ƃ���݂������o�܂��̂ł����ӂ��������B
�畆�ɐ_�o����܂�����A�畆�h���͂���݂��o�܂��B
��̂���
�D�P�ɂ��q�{�̑傫���ƈʒu
�D�P�O�̎q�{�̓j���g���̂��܂��̑傫���Ƌ��ȏ��ɂ͏�����Ă��܂��B
�O��7�p�A70�����炢�B

��r�I�������ł��ˁB
���̏����Ȏq�{���D�P����ɂ�1000���A�q�{�o36�p�ɂ��傫���Ȃ�܂��B
3000���̐Ԃ����ƑٔՁA�r���A�ւ��̏��Ȃǂَ̑��t�������܂ނ̂ł��̑傫���͓�����O�ł��ˁB
�q�{�̌`�͏��������Ȃ����Ă��܂��B
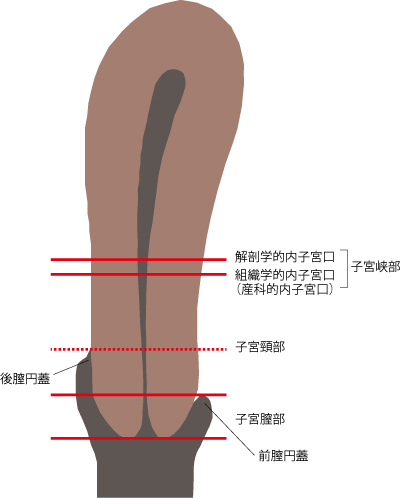
���ꂼ��ɖ��O���t���Ă��܂����A�q�{�ƌ����w�q�{��x�A�q�{�̕��ƌ����w�q�{�̂���x�A�Y�ȓI���q�{���ƌ����w�o�Y�x�ł��B
�Ԃ��������߂邽�߁A�q�{�̊e���ʂ͂ǂ�ǂ�傫���Ȃ�܂��B
��������ƔD�P�T���Ǝq�{�̑傫���A�q�{�̒�̍��������Љ�܂��B
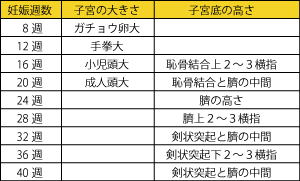
�D�w����A�܂��͔D�w����̃P�A������l�͂�����C���[�W���Ă�����G��Ƃ悢�ł��傤�I�I�I
������Ȃ����Ƃ�����Α��k���������I�I�I
��̂���
�D�P�ɂ��z���t�ʂ̕ω�
�D�P����ƁA���t�������܂��B
�ǂ̂��炢�����邩�Ƃ����ƁA1.5�{����2�{���x������Ƃ����܂��B
�����炭���邱�Ƃ��������Ƃ��Ă��A�����邱�Ƃ��Đl���ł��܂�Ȃ����Ƃł��B
���t�ʂ́A�̏d��13����1�A�����Ǝq���ł�7���A�j����8���Ƃ����Ă��܂��B
�̏d�Ŋ��Z����ƁA50�s����3.6���b�g���̌��t�������܂��B
��13����1�A���t��d1.055�Ōv�Z
���t�ɂ͂�������̕������n������ł��܂����A���������Ă���̂ł��傤���H

���t����ƁA�����ƌ����ɕ�����܂��B
�����i45���j�̓V���v���ɁA�Ԍ����Ɣ������A�����ɕ������A�������͂���ɍD�����A�D�_���A�D����A�����p���A�P���ɕ������܂��B
�����i55���j�́A�����i91���j�A�^���p�N���i7���j�A�����i1���j�A�����i0.1���j�A�V�p���A�d�����i0.9���j����Ȃ�܂��B
�������ƂĂ��������Ƃ��킩��܂��ˁB
���ꂾ���[���������t�́A�������������Ă��������Ō������Ȃ����̂ł��B
�D�P���āA�����ɐԂ������h���ƁA�V���������ɉh�{�𑗂�Ȃ��Ă͂Ȃ�܂���B
���̂��ߌ��t�͑�����K�v������̂ł��B
�D�P�����
�E�Ԍ�����20������
�E�w���O���r���ʂ�10������
�E�����ʂ�50������
�E���������y�x����
�Ƒ����X���ƂȂ�܂����A�啔���������ł��錌���������邱�ƂŌ���������̂�����܂��B
���܂��Ă��܂��Ƃ������ق��������ł��傤�B
�E�w�}�g�N���b�g�l��5����16������
�E�^���p�N������
���܂��Ă��܂����ƂŁA�D�P���͕n���̕��������Ȃ�܂��B
�D�P���邱�ƂŁA���t��������ɂ͑����܂����A������ɂ͂��ꂼ��ޗ����K�v�ƂȂ�܂��B
������������̂ŁA�����D�P�O�Ɠ����悤�Ȑ����ێ�����Ă���̂ł���A���肸�A���̏ꏊ���琅�����ł��傤�B
�Ⴆ�Β��̒����琅������������Εւ͍d���Ȃ�A�֔�ɂȂ�ł��傤�B
�畆�┯�̖сA�ځA�@�A�̂ǂɂ��鐅��������Ă�����������܂���B
�Ԍ����͍זE�ł��̂ŁA�זE�̍\���ɕK�v�ȃ^���p�N���⎉���A�w���O���r���̍ޗ��ł���S���A�^���p�N�����K�v�ł��B
�������͐H������̂݉h�{��⋋���܂��B
�D�P���͂��Ƃ��A�D��������D�P����z�肵�ĉh�{�⋋�ɗ�ނ��Ƃ��D�P�����S���ĉ߂������߂̕��@�ł��B
���̕ω��͂��ׂĐԂ�������ނ��߂̂��̂ł��B
���C�ȐԂ�������Ă����Ƃ��l���ł���A��������ƐH�����l���Ă����܂��傤�B
���������t�ɑΉ����ׂ��A�S�����܂��d���ʂ������܂��B
�ʏ�A�S���͈�x�̔��o��70ml�^dl�������o���܂��B
1���Ԃ�80�Ƃ����70ml�~80��5600ml�A5.6���b�g���̌��t��S�g�ɑ��邱�ƂɂȂ�܂��B
���t��1.5�{����2�{���������D�P���́A�S���̓����͑�ςȂ��ƂɂȂ�Ƃ����̂͑z���ł��܂��B
�P���v�Z�ł��A1���Ԃ�8����10���b�g�����̌��t�𑗂邱�ƂɂȂ�܂��B

����ȑ�ʂ̌��t�����ǂɑ���킯�ł����A���͌��ǂ��܂������g�����܂��B
�v���Q�X�e�����ɂ�錌�NJg����p���������߁A�S�����瑗��o����鑝�������t���������茌�ǂɗ������Ƃ��ł��܂��B
�����A���t�������ĐS���̎d���������A���ǂ��L����Ȃ�������w�������x�ł��B
�D�P�ɂ��ω��́A�g�̂ɂƂĂ����S�������Ƃ������Ƃ��킩��܂����B
��������āA���₳�Ȃ��Ƃ����Ȃ����A��������𑗂�Ȃ��Ă͂����Ȃ����A�D�P�Ƃ����͖̂{���ɖ��������Ǝv���܂��B
�ǂ����D�w�����J����Ă����Ă��������B
����������̂��Ƃ�����܂����炲���k���������B
��̂���
�o�Y�a�@�̂��Љ�
�����ł͓����A�_�ސ�A��t�����肵�ē��@�ɗǂ��ʂ��Ă�����������ʂ��Ă���a�@�����Љ�܂��B
�o�Y�̕��@�ɂ���������悤�ł��̂ł����ŏЉ�Ă����܂��B
�o�Y��p���킩��͈͂ł�������Ə����Ă����܂��B
�R���a�@
�N������x�͎��������Ƃ����邨�Y�a�@�A��O�Ƃ̈�A�R���a�@�B
���ɕ��A�Z���u�a�@�Ƃ��Ă��L���ŁA�����l�̑����͂�����ŏo�Y���Ă���Ƃ����Ă��܂��B
���ԏ�ɂ͏����ł͔����Ȃ������Ԃ��~�܂��Ă��ċ��ꑽ���Ȃ�Ƃ��B
�������x���s�������Ƃ�����܂����A�܂������̓�����Ɋ��Җ��͂Ȃ��A�i�[�X�X�e�[�V�����ɍs���A���O�������A�ē�����܂��B
���N�O�Ƀo�[�X�Z���^�[���ł��A�V�����Ȃ�܂����B
�H���͔��������A��x�����َq��H�ׂ����Ƃ�����܂����A�������������ł��B
�o�Y��p��150���ȏ�Ƃ����Ă��܂��B
���H�����ەa�@
���������O�Ƃ̈�A���H�����ەa�@�̎Y�Ȃł��B
�ȑO�͎��R���݂̂ł������A���N�O��薳�ɕ����J�n���܂����B
������̕a�@�ɂ͏��Y�@�����݂���Ă��āA�����ɍ���������ł̕����\�ł��B
�����Ԃ�ƒl�i���Ⴄ�悤�ł����A�ُ킪�������ꍇ�͖{�@�ł̏o�Y�ƂȂ�܂��B
�m�h�b�t������A�傫�ȕa�@�Ȃ̂ň��S�ł��B
�䂪�Ƃł������b�ɂȂ�܂������A���������[�����Ă��ĎY������S�ł��B
�o�Y��p��110���~����悤�ł��B
����a�@
���������O�Ƃ̈�A����a�@�ł��B
�ȑO�͎��R���݂̂ł������A�]�@���Ă��疳�ɕ����J�n���܂����B
������͂��Ȃ茵�����a�@�Ƃ������ƂŒm���Ă��܂������A���͂ƂĂ��₳�����a�@�ł��B
�V�����a�@�Ȃ̂ŁA���ꂢ�ŁA�������R��������Ƃ������Ƃ�����A�ƂĂ��A�N�Z�X���ǂ��l�C�ȕa�@�ł��B
�_�ސ���t�A��ʂ���A�C�O�̕��������悤�Ɋ����܂��B
�Z�p�͐\��������܂��A�m�h�b�t������̂ň��S�ł��B
�䂪�Ƃ�������̕a�@�ŏo�Y���܂����B
�o�Y��p��100���~����悤�ł��B
���ԕa�@���Y��q�E�����Z���^�[
�R���a�@�∤��a�@�ȂǂőΉ��̂ł��Ȃ��ꍇ�Ȃǃn�C���X�N�ȔD�w�������ʂ��Ă���a�@�ł��B
���R���A�������A�u�o�b�N�Ȃǂ����Ă��܂��B
����玙�𐄏����Ă��܂��B
��x�A���ɗ�����������Ƃ�����̂ł����A���ꂢ�ȕa�@�ł����B
�����L���w����͍�ŃA�N�Z�X�͗ǂ�����܂��A�b����w��a�J�w����̃o�X���֗��ł��B
�Z�p�͌����܂ł��Ȃ��ō��ł��B
�����ɂ���Ă͕x�m�R��������Ƃ��E�E�E�B
�o�Y��p��70���~���炢�ł��B
���������Z���^�[
���̕a�@�́A���ɕ������Ă��܂��B
���ɏ����Ȃ͂��Δ����Ă���Ƃ����b���܂��B
�َ��ɕs��������P�[�X�͂�����ɍs�����������������ł��B
���̌`�O��������A�w�����b�g�Ö@�����Ă��܂��B
�o�Y�A�s�D�ȂǕw�l�Ȃɂ��͂����Ă���悤�ł��B
�ꏊ�͐��c�J�ɂ���A�Ԃ��ƒʂ��₷���ł��B
�o�Y��p��80���~�i���ɕ��ؔ�p�Ȃ��j���炢�ł��B
���V����@
�ŋ߁A������ŏo�Y������𑽂������܂��B
���ɕ������Ă��邱�ƂƁA��w�a�@�Ƃ������ƁA������t���������ƂȂǂ����R�ł��傤���B
�����ƃo�����X�̗ǂ��a�@�Ȃ̂�������܂���B
����������ŏo�Y���������������낦�Č����̂́A�H�����܂����B
�H�ׂ����Ƃ��Ȃ��̂ʼn��Ƃ������܂��A��ɂ̓��X�g����������܂����A�O�Ŕ����Ă���ςޘb�̂悤�ȋC�����܂��B
�o�Y��p��80���~�i���ɕ��ؔ�p�Ȃ��j���炢�ł��B
�������b���ȑ�w�����a�@
���������w�a�@�ł��邱�ƁA���ɕ������Ă��邱�Ƃ������ł��傤�B
�s�D���ÁA�s��ǂ��s���Ă���̂ŁA���̗���̂܂o�Y������������Ǝv���܂��B
�A�N�Z�X�͌䐬���V���Ȃ̂ň����Ȃ��ł��B
���A��o�Y�ɂ��Ή����Ă���̂������ł��ˁB
�o�Y��p��80���~�i���ɕ��ؔ�p�Ȃ��j���炢�ł��B
�ϐ�����a�@
�������2017�N�Ƀ��j���[�A�����܂����B
�Z�~�I�[�v���V�X�e���A���ɕ��A�����ĎY��̃V���[�g�X�e�C������Ƃ��Ă��܂��B
�ꏊ�͍`��̓����^���[�߂��A�w�͑�]�ː��ԉH���ł��B
�ʂ��Ă���l�͋A��ɖ��z�\�Ԃɍs���ăJ�t�F�ɍs�������ł��B
�o�Y��p��70���~�i���ɕ��ؔ�p�Ȃ��j�قǂł��B
�c���E�B�����Y�N���j�b�N
������͎��R���u�ɂ��閳�ɕ��ŗL���ȃN���j�b�N�ł��B
�x�b�h�������Ȃ��̂ł����A�̂��犮�S���ɂ�����{�݂ł��B
�@���搶��������ł���ƁA��l�ڂ��o�Y���ꂽ�����}���œ�l�ڂ�D�P���A�삯���ݏo�Y������C�ӂ̃N���j�b�N�ł��B
1�K���Y�Ȃ̊O���A2�K���A3�K�H����l���A5�K���K�X�^�W�I�ƂȂ��Ă��܂��B
�o�Y��p��90���~�قǂł��B
�����q���a�@
������͐�����ɂ���ƂĂ����j�̂���a�@�ł��B
���ɕ������Ă��܂��B
����玙�ɂ��͂����Ă���a�@�ł��B
�o�Y��p��80���~�i���ɕ��ؔ�p�Ȃ��j�قǂł��B
�܂̋��Y�w�l��
������͍]����T�˂ɂ���Y�w�l�Ȃł��B
���R���A��q�����ň��S�ȏo�Y��ڎw���܂��B
�H�������������ƕ]���ł��B
�o�Y��p��65���~�Ɣ�r�I���[�Y�i�u���ł��B
�����s���n���a�@
�����s���Y����ÃZ���^�[�Ƃ��ċ~�}��������Ă���D�w�����Ή����Ă���a�@�ł��B
�������n�C���X�N����Ȃ��Əo�Y�ł��Ȃ��Ƃ����̂������Ƃ�����܂��B
�ً}�����̂ݎ���Ă���悤�ł��B
����a�@
������{���ɂȂ�a�@�ł��B
�Z�~�I�[�v���V�X�e���A���ɕ������Ă��܂��B
��q��������{�Ƃ��Ă��܂��B
��́E�َ��W�����Î�(MFICU�j�����ł��B
��p��60���~�i���ɕ��ؔ�p�Ȃ��j���炢�ł��傤���B
�������q��ȑ�a�@
������͐V�h��A�w�͏����A�ᏼ�͓c�A�����������Ŋ��ł��B
���ɕ��AMFICU�i��َ̑��W�����Î��j�ANICU�i�V�����W�����Î��j�������B
�������Y����q��ÃZ���^�[�̂��߁A�ŏI�I�ɔ��������a�@�ł��B
��p��65���~�قǂł��B
���M��w�@��X�a�@
��c��A���c�w�߂��̕a�@�ł��B
�������Y����q��ÃZ���^�[�ł��̂ŁA�ً}��������܂��B
NICU�i�V�����W�����Î��j�AGCU�i�V��������a���j�AMFICU�i��َ̑��W�����Î��j���������Ă��܂��B
���R�������Ă��܂��B
��p��60���~�قǂł��B
���a��w�a�@
�i�����̑�ɂ����w�a�@�ł��B
NICU�i�V�����W�����Î��j�AGCU�i�V��������a���j�ANFICU�i��َ̑��W�����Î��j���������Ă��܂��B
���R�������Ă��܂��B
��p��60���~�قǂł��B
���a��w�]���L�F�a�@
�]����L�F�ɂ���a�@�ł��B
���q�ڂ͎��R���ł����A��l�ڂ���͖��ɕ����\�ł��B
�m�h�b�t���������Ă�����S�ł��B
��p��60���~�قǂł��B
��ǃN���j�b�N
���ڍ��ɂ���N���j�b�N�ł��B
�ȑO�͑㊯�R�ɂ���܂������ړ]���܂����B
���̑�1�q�ڂ͈�ǃN���j�b�N�Ő��܂�Ă��܂��B
���R���␅����������悤�ł��B
��p��65���~�قǂł��B
�����������a�@
���揬����ɂ��鑍���a�@�ł��B
���ɕ����s���܂��B
��p50���~�i���ɕ��ؑ�������j�قǂŃ��[�Y�i�u���ł��B
�m�s�s�����{�֓��a�@
�i��擌�ܔ��c�ɂ���a�@�ł��B
���R�������C���ōs���悤�ł��B
������50���~�قǂł��B
�����ԏ\���Y�@
�����旧�ɂ���A�ԏ\���n��Ȃ̂Ŏ��R�����s���a�@�ł��B
����玙�A��q�����Ȃǂ������ł��B
�m�h�b�t���������Ă���̂ŎY������S�ł��B
��p��60���~�قǂł��B
�c���`�m��w�a�@
�s�D���Â���o�Y�܂ōs���܂��B
�ŋ߁A������ŏo�Y������̘b���܂��B
���ɕ�������A�m�h�b�t��������S�ȕa�@�ł��B
������70���~�i������͊܂܂ꂸ�j�قǂł��B
���������a�@
�ڍ���O�c�A�b����w�ɂ��鑍���a�@�ł��B ���R��������悤�ł��B ��p��50���~�قǂł��B
JR���������a�@
�a�J���X�A�V�h�w�ɂ���a�@�ł��B
���R�����s���a�@�ł��B
���A��o�Y������Ă��܂��B
��p��60���~�قǂł��B
���V����w��w�������Y���a�@
�Y���s�x���A�V�Y���w�ɂ���a�@�ł��B ���ɕ��A�m�h�b�t��������S�ȕa�@�ł��B ��p��60���~�قǂł��B
���V����w��w���������n�a�@
���n�捂���ɂ���a�@�ł��B ���ɕ��A�m�h�b�t��������S�ȕa�@�ł��B ��p��60���~�قǂł��B
�O�}�Y�w�l�Ȉ�@
�]�ː�搼�����ɂ���a�@�ł��B
�u�a�`�b�����{���Ă���̂ŁA�鉤�؊J��Ɍo�T���ł��܂��B
���ɕ��A��q�����������ł��B
������50���~�i��������͊܂܂Ȃ��j�قǂł��B
�����Y�w�l�ȃN���j�b�N
�]�ː��̕���ɂ���a�@�ł��B
���ɕ��������ł��B
������50���~�i��������͊܂܂Ȃ��j�قǂł��B
����}�^�j�e�B�N���j�b�N
���c�J�搬��ɂɂ���N���j�b�N�ł��B
���ɕ���������Ă���Ƃ�������������܂��B
������60���~�i��������͊܂܂Ȃ��j�قǂł��B
����a�@
�V�h�撆�����ɂ��鏺�a�������瑱�����j����a�@�ł��B
���ɕ���������Ă��܂����A24���ԑΉ����Ă���܂���B
������70���~�i��������͊܂܂Ȃ��j�قǂł��B
�i�������a�@
�䓌����ɂ��鑍���a�@�ł��B
�ł��邾�����R�ȕ����s���悤�ł��B
������45���~�قǂ������ł��B
��X�ԏ\���a�@
��c�撆���ɂ���a�@�ł��B
�ԏ\�����L�̎��R���A������A��q�����������ł��B
������43���~�ƃ��[�Y�i�u���ł��B
���E�a�@
�����捡��ɂ���A�b�g�z�[���ȕa�@�ł��B ���R�Ȃ��Y��ڎw���Ă��܂��B ������50���~�قǂł��B
�؉��Y�w�l�Ȉ�@
�����擌�x�A���Ԓ����w�ɂ���a�@�ł��B
���R���A�鉤�؊J�����܂��B
���A��o�Y������Ă��܂��B
������40���~�قǂł��B
���R�Y�w�l��
���c�J���c�A60�N�̗��j������a�@�ł��B
���ɕ����ł��܂��B
��p�͑啔����75���~����A����90������ł��B
�鋞��w��w�������a�@
�������A�鋞���\���w�A���{���w�ɂ���a�@�ł��B
�َ��W�����Î��iMFICU)�A�V�����W�����Î��iNICU)��������Ă���n�C���X�N�D�P�ɑΉ����Ă��܂��B
���ɕ��͂Ȃ������ł��B
��p��50���~����ł��B
������Ȏ��ȑ�w��w���t���a�@
�����擒���A�䒃�m���w�ɂ���a�@�ł��B
���R���A�鉤�؊J�����Ă��܂��B
���A��o�Y������Ă���悤�ł��B
��p��40������ł��B
������ÃZ���^�[
�ڍ��擌���u�A���V��w�w�ɂ���a�@�ł��B
�V�����W�����Î��iNICU�j������A���R���A�鉤�؊J�����Ă��܂��B
�o�Y��p��50���~����ł��B
�����k��ÃZ���^�[
�k��ԉH�A�ԉH�w�ɂ���a�@�ł��B
���R���A�鉤�؊J�A���������s���܂��B
�o�Y��p��60���~�قǂł��B
�����s���L���a�@
�a�J��b����A�L���w�ɂ���a�@�ł��B���R���A�鉤�؊J�����܂��B
�o�Y��p��40���~����ƃ��[�Y�i�u���ł��B
�����J�Еa�@
��c���X��A���c�w�ɂ���a�@�ł��B
���̕a�@�̓����́A�u�ނ����Y�@�i�@���{�݁j�v�ŏo�Y���邱�Ƃł��B
�o�Y��p��60���~����ł��B
�Ղ̖�a�@
�`��Ճm��A�Ճm��w�ɂ���a�@�ł��B
���Ē������Y��ɂȂ��������ł��B
���R���A�鉤�؊J�����Ă��܂��B
�o�Y��p��50���~�قǂł��B
�����}�U�[�Y�N���j�b�N
���c�J���p��A�p��w�ɂ���a�@�ł��B
���ɕ������Ă��܂��B
���A��o�Y������Ă��܂��B
�o�Y��p��100���~�قǂł��B
�����w�l�N���j�b�N
�]����؏�A�؏�w�ɂ���a�@�ł��B
���R���A�鉤�؊J�����Ă��܂��B
���A��o�Y�A�鉤�؊J��̌o�T���iVBAC�j�����Ă��܂��B
�o�Y��p��55���~����ł��B
���n�����a�@
���n�戮�u�A�]�Óc�w�ɂ���a�@�ł��B
���R���A�鉤�؊J���s���܂��B
���A��o�Y������Ă��܂��B
�o�Y��p�͑啔����55���~����A����61���~����ł��B
�O��L�O�a�@
���c��_�c�a�A�H�t���w�ɂ���a�@�ł��B
���R�����s���܂��B
��p��60���~�قǂł��B
�Y��̍��Ջ���
�J�ł́A���Ջ����̊Ŕ�`���V���悭�ڂɂ��܂��B
���Ջ����Ƃ͂ǂ�Ȃ��̂Ȃ̂ł��傤���H
���Ղɂ��Đ��������������Ă����܂��傤�B
��U�w�ł́A���Ղ͊����A�卜�A�����ō\������Ă��܂��B
�����́A�����A�p���A������17���Ɉ�̉�����1�̊����ƂȂ�܂��B
�卜�́A5�̐�ł���������1�̐卜�ƂȂ�܂��B
�����́A3-6�̔��ł������I�ɂ��邢�͑S�ʓI�ɖ������Ĕ����ƂȂ�܂��B
���Ղ���ɂȂ�ɂ͂��ꂼ��̍���A�����Ȃ��Ă͂Ȃ�܂���B
���̘A���ɂ́u�p�������v�Ɓu�咰�߁v�A�u�卜�ƍ������Ȃ��Ցсv������܂��B
�i�P�j�p�������͍��E�̒p���������������Ăł���A�����w���܂��B
�p�������͔��߂Ƃ����A���������������Ƃ��ł��܂��B
�܂��\���I�ɂ͐��ۓ�߂Ƃ����A�p���ԉ~�Ƃ����N�b�V���������݂��܂��B
���̊߂��Œ肷�邽�߂ɁA��p���Ցтƒp���|�Ցтŕ⋭���Ă��܂��B
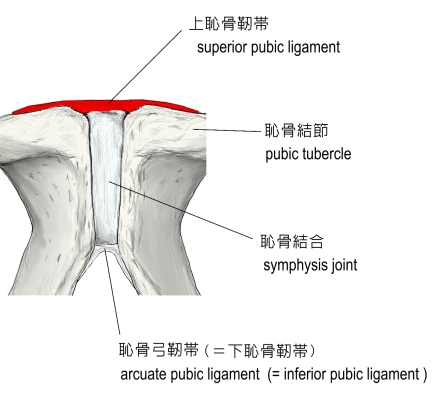
���Ȃ݂ɔD�P�ɂ���đٔՂ◑�����番�傳���u�����L�V���v�͒p���������ɂ߂܂��B
�i�Q�j�咰�߂͐卜�ƒ����̘A�����w���܂��B
�咰�߂͕��ʊ߂Ƃ����A�p��������肳��ɏ������������܂��B
���悻�R�`�T���������Ƃ������Ă��܂��B
�\���I�ɂ͐��ۓ�߂Ƃ����A���t���܂ފߍo������A�߉^�������炩�ɂ��܂��B
���̊߂��Œ肷�邽�߂ɁA���Ԑ咰�ՑсA�O�咰�ՑсA��咰�Ցтł�������Œ肳��Ă��܂��B
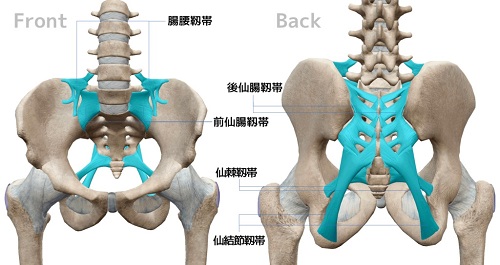
�咰�߂͑̊��̏d�ʂ��A�x���A�����ɓ`�B���܂��B
�ƂĂ����ׂ̑����߂̂��߁A�咰�߂͂��܂蓮���Ȃ��悤�ɐ�������Ă��܂��B
�����ł͌��o�����ɂ���ē����̑���������Ƃ����Ă��܂��B
�܂��D�P�A�o�Y�A�Y��ɐ咰�߂ւ̕��S�͑����܂��B
����ɕБ��ɕ��S�����������邱�ƂŁA�咰�߂̕��S�ƂȂ�A�ɂ߂錴���ɂ��Ȃ�܂��B

�i�R�j�卜�ƍ������Ȃ��Ցтɂ́A�匋���ՑтƐ垙�Ցт�����܂��B
�㔼�g����̑̏d���ׂ͐卜�̉�]�ɂ���ĕ��U����܂����A���̉�]���x����̂����͂Ȑ匋���ՑтƐ垙�Ցтł��B

���Ղ͎v�t���ɂȂ�ƒj�������ł��Ă��܂��B
���̗��R�͂������A�����͔D�P�o�Y�A�j���͏d���̏d����̘J���̂��߂ł��B
�����̍��Ղ́A��r�I�Ǝ�A�L���A���L����n�[�g��A�卜�͕��L�ŒZ���A�������߂͊O���Ɍ����A�p�������̍����͒Ⴍ�Ȃǂ̓���������܂��B

���Ղ̃C���[�W�͂ł����ł��傤���H
����ȍ��Ղ̖������l���Ă����܂��傤�B
�P�D�Ғ��ɓ`�����̏d���x�����A�����ʂł͕��ׂ�Ғ������ڍ��ɁA���ʂł͕��ׂ��������߂ɓ`�B���܂��B
�ȒP�Ɍ����ƁA�㔼�g���x���A�����Ă��鎞�͑������ɑ̏d�����A�����Ă��鎞�͂��K�̍��ɑ̏d�����Ƃ������Ƃł��B
�Q�D�̊��E�����̋ؓ��̕t����
�����ڎl���ȂǑ����̋ؓ����t�����Ă��܂��B
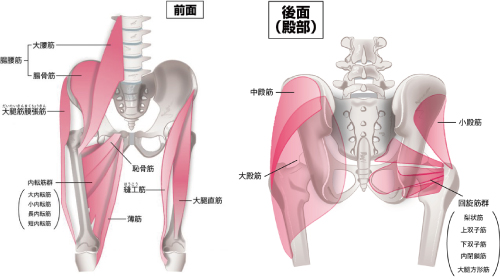
�R�D���Փ�����e��A�ی삵�܂��B
�����ł���A�����A�N���A�A���A�q�{�A���������Փ��ɂ���܂��B
��������͔D�P�ƍ��Ղ̘b�ɂȂ�܂��B
�D�P���Ă��Ȃ��Ƃ��̎q�{�́u�{����v�A�����́u�e�w��v�̑傫���ł��B
�D�P�ɂ���đَ����������A�Ռ��ɂ�3000g�قǂɐ������܂��B
�d����50g���x�̎q�{���A�Ռ��ɂ�1000g�A�܂�20�{�̏d���ɂȂ�܂��B
�e�ςɎ����ẮA100�{�قǂƂȂ�܂��B
�z�����ł��܂���ˁB
��l�̓������傫���Ȃ�܂��B
���̂悤�ɑ傫���Ȃ����q�{�ƐԂ��������Ղ̏�ɍڂ��Ă���A���܂��Ă����Ԃł��B
�����炱���A���Ղ͍L����Ȃ��Ă͂Ȃ�܂���B
�����Đ��������Ԃ����͍��Ղ̈�ԉ��ɂ���Y����ʂ�A�a�����Ă��܂��B
�D�P�O�A�D�P���Ă��Ȃ��ꍇ�͂ق�̐��������������Ȃ��A�قƂ�Ǔ����Ă��Ȃ��Ƃ����Ă��悢���x���̍��Ղł����A�D�P�ɂ���Ă���z�������ɂ���č��Ղ��ɂݎn�߂܂��B
���̃z�������������L�V���Ƃ����A������ٔՂ��番�傳��܂��B
���̃z���������p�������ɓ��������A�Ցт��ɂ߁A���Սo���L���Ă���܂��B
�����L�V���͂��̑����Ցт��ɂ܂���Ƃ������Ă��܂��̂ŁA���ǂ͑S�̓I�Ɋɂ߂Ă��܂��̂ł��傤�B
�����L�V���͔D�P����o�Y�܂ŕ��傳��܂��B
�o�Y���ɍ��Ղ͍ő���Ɋɂ݁A���̌�A�N�ŔD�P�O�܂łƂ͂����܂��A���ɋ߂�������܂Ŗ߂�܂��B
�������č��Ղ͍ĂсA���łȍ\���ƂȂ�܂��B
�������A��q���܂������A���Ղ͂������̍������킳�������̂ł��̂ŁA�����L�V���ɂ���ĕs����ɂȂ�A����ɎY��͍��Փ��ɐԂ�����Ȃ����߁A�ƂȂ�܂��B
���Ղ��ɂ�ł���ŁA���Փ��͋���ۂŁA������x�̏d���̂���Ԃ��������������玙���҂��Ă��邱�Ƃ��l����ƁA�����ɕs����Ȋ����z�������ł��傤�B
�s����ȍ��Ղ́A���N��Ɍł܂�A�����Ȃ��Ȃ�܂��B
�l���ɂ����āA�ϋɓI�ɐl�̂����Ղ��ɂ߂�^�C�~���O�͔D�P���݂̂ƂȂ�܂��B
�����c��ł���ō��Ղ��ł܂�����ǂ��Ȃ�ł��傤���H
�E�̂̃o�����X�������Ȃ�
�E�ؓ�����
�E�����̈ʒu���ς��
�ȑO�ɂ͂Ȃ�����������⍘�ɂ��N����B
���̕t�������ς��̂ŁA�p���c�������A������Ȃ��B
�֔�ɂȂ����B
�����s���ɂȂ����B
�̏d������Ȃ��B
�r�����ɂ����B
�D�P���ɂ����B
�X�N����Q���d���B
�Ȃǂ������ł��܂��B
���̂悤�ȉ\�����l����ƁA�Y��̍��Ջ������ƂĂ���Ȃ��Ƃ��킩��܂��B
�������A�����͎Y�㔼�N�B
�玙����ς��Ǝv���܂����A�����̂��Ƃ��l����ƍ��Ջ���������Ӌ`������܂��B
�����ŁA�ǂ̂悤�ɍ��Ջ��������ׂ��ł��傤���H
���H�҂ł��B
�E���Ճx���g�����܂��傤
�E���⑾�����A���K�̋ؓ����g���܂��傤
�E���ނւ��⟔���͍����Ƃ���ōs���܂��傤
�E�O�X�p������͍T���܂��傤
�E���������߂铮������܂��傤
�E�̗͂����邽�߂ɗǎ��ȐH����ۂ�܂��傤
����ɁA�v���̂Ƃ���ō��Ւ��������Ă��炢�܂��傤�B
��Z�ō��Ջ�������̂��ǂ��ł��傤�B
�u���b�N�i�J�C���v���N�e�B�b�N�j���g���̂��ǂ��ł��傤�B
�@�B���g���č��Ջ�������̂��ǂ��ł��傤�B
���ЁA�Y��̕��ɂ͍��Ջ������������߂������܂��B
��̂���
�Y��̔�����
�o�Y�A����ꂳ�܂ł����B��ς������ł��傤�B
�����ɂ��蕉�S�������Đ\����܂���B
��ςȏo�Y���I���A����ɑ�ςȈ玙���҂��Ă��܂��B
�玙�͎����A���ނւ��A�����A�������A�Q�������A����A����ɂ͈玙�̂��߂̎����̃P�A�ȂǑ���ɂ킽��܂��B
����ɕv�̐H�������A�����̑|���ȂljƎ����ꏏ�ɂȂ��Ă���Ă��܂��B
�����Ė�̎����Ȃǐ����s��������ł��傤�B
�o�Y�Ŕ�ꂽ�Ƃ����Ă��Ȃ��قǖZ�������ꂳ��B
�����C�Ŕ��̖т�ƁA�������ʂ̖т�������A������A������B
�Â����Ȃ��ƐS�z�ɂȂ�l���������Ǝv���܂��B
�������������э܂͎g���Ȃ����E�E�E�B
�u���͏��̖��v�Ƃ����l������قǑ�Ȃ��̂ł��̂ŁA�Q�Ă��Ⴂ�܂��B
�����ŎY��̔����тɂ��Ă��b�����Ă����܂��B
���̖т͓��炩�琶���Ă��܂��B
��̎ʐ^������Ƃ킩��悤�ɁA�^����[���牺���b�̖ы�������A���̒��ɖѕ�זE�A�ѓ����זE�A�т̖{�̂�����A���t�ɂ���ĉh�{����Ă��邱�Ƃ��킩��܂��B
�ł͂Ȃ��Y��ɖт������Ă��܂��̂ł��傤���H

�P�D����Ɍ��t������Ă��Ȃ�
�Q�D���������n���C��
�R�D���炪�ł�
�S�D���̖тɕK�v�ȉh�{������Ă��Ȃ�
�T�D��J�A�����s��
�l������v�f�͂��̂����肩�Ǝv���܂��B
�P�̓���̌����͎Y��ǂ��Ȃ��Ă���̂ł��傤���H
�o�Y�͑����Ȃ�Ƃ��o�����A�n�����N�����܂��B
�܂��Y��͎����ɂ���ĕn�����i�s���܂��B
����ɔ�J�␇���s���ɂ���ӂ������A�����������Ȃ�܂��B
�����ŁA�������P���邽�߂Ƀ}�b�T�[�W��j�����F�D�I�ł��B
�Q�̕n���͎Y��̃}�}�ɂ͓��R�̕t���ĉ���Ă��܂��B
�����A�o�Y�Ǝ��������Ă���̂Ŏd������܂���B
�n���̉��P�͓��X�̐����K���̉��P���d�v�ł��B
�w���O���r���̘b�͍��܂łɉ��x���o�Ă��Ă��܂��̂ŎQ�Ƃ��Ă������������Ǝv���܂��B
�n���ɂ���
�S���ƃ^���p�N���A�r�^�~���A�����Đ�����⋋���܂��B
�R�̓���́A�т������Ă���A�т̉h�{�������ꏊ�ł��̂Ōł�����ƖтɂƂ��ċ��S�n���悭����܂���B
�_��ȓ�������グ��K�v������܂��B
�����ł����A���t�����Ȃ����߁A�������̂����Ȃ��̂ł��B
�P���l�A�}�b�T�[�W��j�����g���Ɨǂ��ł��傤�B
�S�̉h�{�Ɋւ��ẮA������O�ł����A���t���̉h�{������ɒ����A�т��h�{���܂��B
�ǎ��ŏ\���Ȍ��t���K�v�ł��邱�Ƃ͑�O��ł��B
�Y��͎����ʼnh�{������܂��B
�������Z�����A�����̐H���������ł����A�ȒP�Ȃ��̂ōς܂��Ă��܂��X��������܂��B
����ɖ钆�����������邽�ߐ����s�����Z�b�g�ł��Ă��܂��B
���ʁA�h�{�s���Ǝ����_�o�̗��ꂪ�N����܂��B
�����ŐH�����������K�v������܂��B
�T�̔�J�␇���s���͎Y��}�}�ɂ͂ƂĂ��傫���_���[�W��^���܂��B
���ʁA�X�g���X�ƂȂ�A�z�������o�����X������܂��B
���ꂪ�����ƂȂ��Ėт̔���ɉe����^���܂��B
�X�g���X���g�̂ɗ^����e���ɂ��ĉ��L���������������B
�X�g���X�ɂ���
�����_�f������������̂ł��B
�X�g���X�����͉i���̃e�[�}��������܂��A���U���@�����o���܂��傤�B
���āA�������P�A����̏_�炩���͐j����}�b�T�[�W�ʼn����ł��܂��̂ŁA��3�҂�����`���ł��܂��B
�n�����P�Ɖh�{���P�͂����g�Ŋ撣��Ȃ��Ă͂Ȃ�܂���B
�����ʼnh�{�̘b�����Ă����܂��B
�o�Y�̃_���[�W�Ǝ����ɂ��h�{�s����߂����Ƃ��ŗD��ł���A�ʏ�̐g�̂ɂȂ�܂��B
�Y��̔����тɊւ��ẮA�ʏ�̐g�̂��ŗǂ̏�Ԃɂ���K�v������܂��B
�܂��́A�������̓��̂̍\��������
�����F60��
�^���p�N���F20��
�����F15��
�����95���ł��B
�c���5���Ƀr�^�~���A�~�l�����A�����A�z�������Ȃ����ʂ̂��̂���������킯�ł��B
�Ƃ͂����A�������̐g�̂̂قƂ�ǂ͐����A�^���p�N���A��������ł��Ă��܂��B
����3���O��̐_���ł���A�̂ɖ������Ă��邩�ǂ������d�v�ł��B
����͔��̖т����l�ł��B
�O��̐_��Ŗ������Ă���l�́A�c���5���ɒ��肵�Ă����܂��傤�B
���ׂĂ̐������K�v�Ȃ̂ł����A���̖тɃ|�C���g���i���Ă����܂��B
�EL�]�O���^�~���_�F�^���p�N�����\������A�~�m�_�̂����A�ł��L����ʂɑ��݂���A�~�m�_�̈�B
C5H9NO4
��ȓ����́E�E�E
�ؓ��̃^���p�N�������𑣂�
�a�C�⏝�̏C���𑣂�
�Ɖu�͌���
��J�A�C���̗������݂��y���A�m�\�����߂�
�ݒ��Ȃǂ̏�����n�̋@�\�ƍ\����ۂ�
�A���R�[�����ŗ}��
�C���|�e���c�̉��P
�E�^�E�����F�����鑟��ɑ��݂��Ă��āA�̏d��0.1%(�̏d60kg�Ȃ�60g)�ɑ������A���̂����A�]�A�S���A�̑��A���i�A�Ԗ��ɑ����܂܂��B
�̓��ō��o�����Ƃ��ł���A�~�m�_�ł����A���܂�����悭���o�����Ƃ��ł��Ȃ��B
�����̐_�_�{���o�ɋL�ڂ̂��鋍���i���̒_�j�ɂ��܂܂�A�̂��玠�{���s�Ƃ��ė��p����Ă����B
C2H7NO3S
��ȓ����́E�E�E
�z���I�X�^�V�X�𐮂���
��J��
�����d����\�h
���t���̃R���X�e���[���⒆�����b�����炷
��������\�h
�����̎�������A�ނ��݂�\�h�E���P�A�֔�����P
�̑��̉�Ŕ\�͂������A�A���R�[����Q�ɂ����ʓI
�C���X��������𑣐i�����A�a�̗\�h�E���ÂɗL��
���͂̐�����h���A�V�����̔]��Ԗ��̔����������
�L���͌���
�E�����F�̓��ɖ�2g�܂܂�A�قƂ�Njؓ��ƍ��ɂ���A�畆�A�̑��A�X���A�O���B�Ȃǂ̑����̑���ɑ��݂��A���܂��܂ȍy�f�̍\���v�f�B
��ȓ����́E�E�E
���o�𐳏�ɕۂ�
�R�_����p
�Ɖu�͂̌���
��������
���┧�̌��N�ێ�
���B��̉��P
����Ԃ̊ɘa
�E�S�F�̓��ɖ�3g����A���̂�����65���͌��t���̃w���O���r���̍\�������ƂȂ�A�_�f�^���Ƃ����d�v�Ȗ������ʂ����Ă��܂��B
��ȓ����́E�E�E
�n���\�h
�E�r�^�~��B�FB1�AB2�AB3�AB6�A�t�_�AB12�A�r�I�`���A�p���g�e���_�A�R�����A�p���A�~�m�������_�A�C�m�V�g�[��
��ȓ����́E�E�E
�G�l���M�[�����A���N�I�ȃz���V�X�e�C����Ӂi���`�I�j���A�t�_�AB6�AB12�j�̈ێ��A�_�o�V�X�e���̌��N���i
�E�r�^�~��C�F�d���ʂ̑������n���r�^�~���B
C6H8O6
��ȓ����́E�E�E
�R�_����p
�S�̋z���������A�n���\�h
�R���[�Q������
������R���X�e���[���𐳏�ɂ���
�����A��������
��������Q�Ƃ��������B
�r�^�~��C
�E�r�^�~��D�F���n���r�^�~���̈��ŁA�T���V���C���r�^�~���Ƃ����B
�z�������o�����X
�Ɖu�̓A�b�v
�_�C�G�b�g
�ؗ̓A�b�v
�J���V�E���̋z�����i�ɂ�鋭�����Ǝ�
��������Q�Ƃ��������B
�r�^�~��D
�E�r�^�~��E�F���n���r�^�~���ł���r�^�~��E�́A�����ƂƂ��ɒ��ǂ��烊���p�ǂ��o�R���đ̓��ɋz�������B
��ȓ����́E�E�E
�R�_����p
�ߎ_�������̐�����}�����A���ǂ����N�ɕۂ�
������LDL�R���X�e���[���̎_����}��
�Ԍ����̔j���h��
�V���h�~
���NJg���𑣂��A���Ǔ��Ō��t���Ìł���̂�h��
�E�i�C�A�V���F�r�^�~��B3�Ƃ��Ă�A�j�R�`���_�ƃj�R�`���A�~�h��2��ނ�����B
��ȓ�����
�G�l���M�[���
���NJg����p
�����ⓜ���̕���
�畆��S���̉��ǂ�h��
�_�o�Ǐ��h��
��������Q�Ƃ��������B
�i�C�A�V��
���ׂđ̂�����邽�߂ɕK�v�Ȑ����ł��B
�H����T�v������g���A���̖т�����߂ɕK�v�ȉh�{�f�̕⋋���撣��܂��傤�I�I�I
�����āA�ǎ��ȉh�{����������܂��t��ɂ������著���Ă����邱�Ƃ���ł��B
��̂���
���ނ�Ԃ�
���D�P���ɑ������ނ�Ԃ�ł����A�������ɋN���邱�Ƃ������A�v�킸�ƂыN���Ă��܂��قǂ̒ɂ݂�����܂��B
�����������ނ�Ԃ�Ƃ͉��ł��傤���H
�ӎ����Ă��Ȃ������ؓ����k���ˑR�������A���Ēɂ݂��Ǐ�Ɂu���ނ�Ԃ�v�ƌ����A��w�p��ł��u�L�ɐ����z��(�������)�v���u�N�����v�v�Ƃ��\������܂��B
��ʓI�ɑ����̂͂ӂ���͂��ł����A�l�ɂ���Ă͑��̗��⑾�����Ȃǂɏo������E�E�E�B
��x���ނ�Ԃ���N�����ƍd���Ȃ��Ă��܂��A���x���J��Ԃ��Ă��܂��Ƃ������z�Ɋׂ�܂��B
�ł͌����͂Ȃ�ł��傤���H
���ؓ��̔�J�E�E�E�ӂ���͂��͍ł��悭�����ؓ��ŁA��J���������܂�₷�������ł��B
���̔�J�����̒~�ςɂ���Đ_�o���ߕq�ɂȂ�A���ނ�Ԃ���N�����ƌ����Ă��܂��B
�������E�~�l�����s���E�E�E�i�g���E���E�J���E���E�J���V�E���E�}�O�l�V�E���͔D�P���ɕs�����₷���~�l�����Ƃ��Ēm���Ă��܂����A�����E�~�l�����s���͐_�o��ؓ����h�����₷����Ԃɂ��Ă��܂��܂��B
�܂��A�J���V�E���͋؎��k�A�}�O�l�V�E���͋ؒo�ɂɂ͕K�v�Ȃ��߁A�ێ悷��䗦��1�F1�ɂ���K�v������܂��B
�����s�s�ǁE�E�E���͐S�������ԉ������߁A���s�s�ǂ₻��ɔ����₦���o�₷�������ł��B
�D�P���͂��Ȃ����o�Ă��邽�߁A�����t���s���͂��Ȃ��Ȃ�₷���ł��B
���i����ؓ����d���Ȃ�₷����Ԃɂ���Ƃ��ނ�Ԃ�������N�����₷���Ȃ�܂��B
�������ɂ��ނ�Ԃ肪�N���₷���l�͐������̑̉��ቺ�ɉ����A�����ɂ����Ă̊O�C���ቺ�A���ӐQ�Ă��鎞�ɂ��������������l����܂��B
�����Ղ̂䂪�݁E�E�E���Ղ��䂪�ނ��Ƃɂ���āA���̋ؓ������������Ă��܂��܂��B

����ƌ��ɖ߂����Ƃ���͂������̂ŁA�ӂ���͂��ւ̕��ׂ��������Ă���̂ł��B
���̂悤�ɁA���D�P���͑̌^�̕ω��ɂ��d�S���ړ����A�����̋ؓ��ւ̕��S�������Ȃ�܂��B
�g�̒��̐������Ԃ����̕��ւƈ��������Ă��܂����߁A���ꂳ��̐g�̂͐����s���Ɋׂ�₷���Ȃ�܂��B
���ނ�Ԃ肪�N���Ă��܂����ꍇ�̑Ώ��@
�ߋْ����Ă��܂��Ă����C����L���A���̏�Ԃɖ߂��Ă����邱�Ƃ���ł��B
�E���̂ܐ�����݂܂�
�E��O�i�����̕��j�ɂܐ�������܂��B
��������Q�`�R��قnjJ��Ԃ��Ă݂Ă��������B
����łł���P�A�ɂ���
���X�g���b�`
�E�Е��̑������Ɉ����܂��i���̂Ƃ����D�P���̕��͑O�ɒ͂ނ��̂��������������₷���Ǝv���܂��j�B
�E���������̑��̂����Ƃ͂����܂܁A���X�ɑO���̑��ɑ̏d�������܂�
�����̂Ƃ��A�L���X�F���L�тĂ��邱�Ƃ��ӎ����Ȃ���X�g���b�`�����Ă݂Ă�������
�������ێ�
�X�|�[�c�h�����N��N�G���_���܂܂�Ă�����̂��D�܂����ƌ����Ă��܂����A�Q�O�ɃR�b�v�ɂ�������t���ނ����ł��Ⴂ�܂��B
���ɍ��̎����͊������Ă���̂Ő������s���������Ȃ̂Ő��������Ă݂Ă��������ˁB
���}�b�T�[�W
�Ў�łӂ���͂���͂ނ悤�Ƀ}�b�T�[�W���s���܂��B
�����Ɓi�A�L���X�F�̕t�����j�܂ōs�����Ƃ��|�C���g�ł��I
�����āA���m��w�I�ɂ��ނ�Ԃ���l���܂��B
�́A���m��w�ܑ̌�(�́E�S�E�B�E�x�E�t)�̂����A�̂Ɛ[���ւ���Ă��܂��B
�̂͌���ۑ����铭��������܂��B
���͑S�g�̋�튯���h�{�����ȓ����������Ă��܂��B
�̂̓����������Ȃ�A�����X���[�Y�ɉ^��Ȃ��Ȃ�ƁA�Ɍ����������ꂸ�{���̓������ł��Ȃ��Ȃ�܂��B
���̂��߂ɋ��z�����N�������ƍl�����܂��B
������������Ă��Ă��ʂ��s�����Ă��邽�߂ɋɏ\���ȉh�{��^���邱�Ƃ��ł��Ȃ��ꍇ�����z�����N����܂��B
�܂��A�̂̓X�g���X�̉e�����₷�����߁A���i���炢�炢�炷�邱�Ƃ�����������A�{����ۂ����͊̂�ɂ߂₷���ƌ����܂��B
���m��w�̂��ނ�Ԃ�̌����ƌ���ׂĂ݂܂��傤�B
����J�����̒~�ρE�E�E�̂ɂ͋C���̗�����X���[�Y�ɏ��点�铭��������܂�
�̂̓����������Ȃ�ƋC������₷���Ȃ�܂��B
�������s���E�~�l�����s���E�E�E�����͓��m��w�ōl����Ét�ɂ�����A���ƊW���[�����̂ł�
�~�l�����͑̂��h�{������́B���m��w�ő̂��h�{����̂͌��B
�����s�s�ǁE�₦�E�E�E���̓����������Ȃ邱�Ƃ��A�����s�����邱�Ƃ����s�s�ǂ̌����ƂȂ�܂�
�������Ă݂Ă݂�ƁA���m��w�Ɠ��m��w�̊Ԃɂ͎����l��������������̂��s�v�c�ł��ˁB
�j����l�M�Ȃǂ̍���̗ǂ��H�ו��ɂ͋C���̂߂����ǂ����铭��������܂��B
����ɁA���ނ�Ԃ�ɂ̓c�{�������܂��B

�ӂ���͂��ɂ��鏳�A���R�A�������ɂ�����u�A���C�A�C�̏�����悭����s�ԁA���Ղ��g���܂��B
���ɂӂ���͂���5�p�قǐ[�߂ɐj�����܂��B
���ނ�Ԃ�ł�����̕��͈�x�I���@�ɍs����Ă͂ǂ��ł��傤���H
���łɑS�g�̃R��������Ă��炦�܂���B
��̂���
�Y�イ�A���_�s�U�A�}�^�j�e�B�u���[
�D�w�����_�I�ɕs����ɂȂ�Ȃ�āA�o���҂���Ȃ��Ɨ����ł��Ȃ����Ƃ�������܂���B

�������A���N�O�ɓ��{�Y�ȕw�l�Ȋw���
�u�D�Y�w�̎����Ƃ��Ă̍ő������E�ł���v�Ƃ����������ʂ����\����܂����B
�Ȃ�����Ȃ��Ƃ��N����́H
�D�P�̓n�b�s�[�Ȃ��Ƃł���H
�Ǝv��ꂪ���ł��B
���ۂɔD�P���ꂽ���A�����g�߂Ō��Ă������ł���A�����[���ł��邱�Ƃ͂���̂ł͂Ȃ��ł��傤���H
����͍��Ɏn�܂������Ƃł͂���܂���B
��̂���A�D�P���̐��_�s�U�͂���܂����B
���̗L���ȉ�����o�A���a����_�ɂ�������Ă��܂��B
�D�P�E�o�Y�E�Y��̊��ԂɃ����^���ʂ̃g���u��������鏗���͑����A�D�P���A�}�^�j�e�B�u���[�Y�A�Y�イ�ȂǂƂ��Ēm���Ă��܂��B
�D�P�E�o�Y�͏����ɂƂ��ĂƂĂ��傫�ȃ��C�t�C�x���g�ł���A�����̐l�ɑ傫�ȍK���������炷���Ƃł������A
�z�������o�����X�̒������ω��ɔ����ăJ���_���ς��A��������ς��邽��
�S�Ƒ̂̃o�����X���s����ɂȂ�₷�������ł�����̂ł��B
�������A�g�߂ɂ���v��Ƒ��̗������ɂ����Ƃ����̂������̈��������܂���B
�D�P�����̓A���r�o�����g�Ƃ����A�C���ɂƂĂ��������N����܂��B
���ꂵ���悤�ȁA�߂����悤�ȁA�y�����悤�ȁA�S�z�Ȃ悤�ȁE�E�E�B
���ꂪ�����ɂ���ĕω�����̂ł��B
�����Ă�肪�ǂ��ł��������܂��B
�ŋC���������A�H��ɋC���������A���̒����C���������A�ɂ��������߂��A���t���o�Ă���A����Ȃ��A���ɂ��Ђǂ��Ȃǂ����s���ċN����A�N�����Ă�݂܂��B
���̂炳��N���ɗ������Ă��炢�����Ǝv���͕̂ςȂ��Ƃł��傤���H
�܂��͕v�ɘb���܂����A�����A�����͂ł��A�y��������Ă��܂��B
�ł����v�͂���ł��u��ς��ˁv�Ȃǂ̐��������Ă���܂��B
���̌�A���F�l�ɘb���܂��B
�{���͏���������܂����\�͂������Ȃ����ǁE�E�E�B
�D�P���o�����Ă�����F�l�͌��܂��āu���v�A�ʂɖ��ɉe���͂Ȃ�����v�ƌ����܂��B
�Ȃ��Ȃ�o���҂������̂����o�����A���z���Ă�������o�Ă��錾�t�ł��B
�Ȃ�Ƃ��Ȃ邳�I�I�Șb�B
�����A�b�����Ă��������肵�܂���B
�������Ė�X�Ƃ����D�P�������߂����A����Ă���I�I�I�ƂȂ�܂��B
�����āA�D�P�����ɂȂ�ƑٔՂ��o���オ��A�z����������ɂ�����A���_�����肵�܂��B
���̂�����A���g���������Ă��܂��B
�D�P���Ă��邱�ƂɎ��g�������܂��B
28�T���߂���ƔD�P����ƂȂ�A���̂̈���͂�����̂́A�o�Y�������B�ꂷ�鎞���ɂȂ�܂��B
�o�Y�͒ɂ݂��A�܂������N���邩�͒N���킩��Ȃ����m���̍s�ׂł��B
����Ɏ����Ɉ玙���ł���̂��ǂ����Ƃ������⎩�����N����܂��B
���m�ɑ��鋰�|�������A���_�I�ɔ敾���Ă��܂��B
���̂悤�ɐ��_�I�ɒǂ����܂ꂽ�D�w�����Ԃ��̂��Ȃ����Ƃ����Ă��܂��̂ł��B
�ƂĂ��|�����ƂȂ̂ŁA�ƒ���A�Љ�S�̂Ŏ��g�܂Ȃ��Ă͂Ȃ�Ȃ��ۑ�ł��B
�D�P����
�D�P���̖��T���̕������ǂ���
�E�D�P�����̔��ǂ������A�قƂ�ǂ��o�Y�܂łɏ���
�E����̊����⍂���_�o�ǐ��X����������
�E�p�[�g�i�[�Ƃ̊W�Ɩ{�l�̃p�[�\�i���e�B���傫���ւ��
�}�^�j�e�B�u���[�Y
�E�Y��R����10���Ɏn�܂�A�Q�T�Ԉȓ��ɂ����܂�
�E�����ȏオ�o������
�E�Y�イ�ǂ��郊�X�N������
�Y�イ��
�E�Y��P�N�ȓ��ɔ���
�E�s���E�ő���������
�E�Ǐ��ʂŏd�lj����₷��
�D�P�o�Y���̃����^���g���u���́A�{���ʂŐ^�ʖڂȐ��i�̕������ǂ��₷���Ƃ���������܂��B
�܂��A�l�ɗ��炸�A�����ŕ�������ł��܂����Ƃ����X�N�̈�ł��B
���ɂ͐l�𗊂邱�Ƃ��A�����ɂƂ��Ă��Ԃ����ɂƂ��Ă���Ȃ��Ƃƌ����܂��B
����l�₲���e�A�F�l�𗊂�����A�����T�[�r�X�����܂����p���āA�S�Ƒ̂̃����e�i���X���ł���Ɨǂ��ł��ˁB
�j���������^���P�A�ɂƂĂ����ʓI�Ȃ�ł��B
���m��w�́A�����I�ȓ��̂����łȂ��A���_�̂悤�Ȗ��`�̂��̂ւ̃A�v���[�`�����ӂƂ��܂��B
���ɐ_���h���Ă���ƍl���A�S�g�̓����ӔC�҂ƍl���܂��B
����ē��ɂ���c�{���h��������A�����Ɛ[���ւ��̂���c�{���g���A���_�̈����}��܂��B
���̖т���Ă�����Ă��鎞�A����}�b�T�[�W���Ă��鎞�A�n���h�}�b�T�[�W�A�t�b�g�}�b�T�[�W���Ă��鎞�A�ƂĂ������Ȃ�܂��B
���ꂱ���A���_�̊J���ɂق��Ȃ�܂���B
���ЁA�Ă݂Ă͂ǂ��ł��傤���H
��̂���
�}�^�j�e�B����I���A���}�}�b�T�[�W�@��̂���
�D�Y�w�P�A�̃p�C�I�j�A�Ƃ���13�N�ԂŖ�8���l�̏����̃P�A���s���Ă��܂����B
�}�^�j�e�B�P�A�𗝘_�I�Ɋm�����Ă��܂����B
���m��w�A���m��w�A��V�A�h�{�w�Ȃǂɐ��ʂ��g�̂ƐS�Ɛ����K���̏�Ԃ�������܂��B
���}�^�j�e�B����I���A���}�}�b�T�[�W�@�@��̂���
�E���ݒn�F�����s��������1�|4�|3����r�e�r��6�K
�E�d�b�ԍ��F03-6228-7380
�E���\��d�b:03-6228-7380
�E�z�[���y�[�W
�E���₢���킹
�E�f�Î��ԁF10���`21��
�E�x�f���F�Ȃ�